Underlaget i högspec-utredningen stöder inte slutsatserna
2016 – 03 – 01 / Svensk Kirurgi / Volym 74 / Nr 1 / 2016
Utredningen om den högspecialiserade vården offentliggjordes i slutet av november 2015. Man kunde läsa i dagspressen att centralisering av alla operationer till sjukhus som gör minst 100 av varje typ av ingrepp skulle rädda 500 liv om året. Dagens Nyheter ironiserade över ”ömma kirurgtår” för att centralisering ännu inte skett. Thomas Troëng och Ulf Haglund har granskat underlaget och finner att det drastiska förslaget till omorganisation av svensk kirurgi saknar täckning i form av sakligt underlag.

ULF HAGLUND
ulf.haglund@akademiska.se
Uppsala

THOMAS TROËNG
thomas.troeng@ltblekinge.se
Karlskrona
Sambandet mellan mortalitet och operationsvolymer har varit en återkommande stridsfråga sedan nästan trettio år tillbaka. Den Rosénska utredningen om den ”högspecialiserade” vården tar ånyo upp den och drar långtgående slutsatser baserat på ett svagt underlag1. Man hänvisar först till olika studier från, i huvudsak, andra länder med sjukvårdssystem som skiljer sig från vårt. De talar för det inversa samband man ofta finner mellan volym och mortalitet inom kirurgin nämligen att man inte sällan, men långt ifrån alltid, finner att ett sjukhus, som gör ett mycket litet antal ingrepp av en viss typ, har högre mortalitet än ett sjukhus som gör ett stort antal, även om skillnaden många gånger inte är statistiskt signifikant. Detta är dessvärre till föga ledning när man konkret vill organisera sjukhusvården i ett annat land.
Redan centraliserat?
Utredningen har emellertid också gjort två olika analyser baserade på svenska data i Patientregistret vid Socialstyrelsen. För det första har man undersökt fördelningen av ”komplicerade” operationer på sjukhus med olika operationsvolymer under tiden 2000–2013. Skillnaden över tid var liten och utredningens slutsats blev att centraliseringen av operationer under denna period varit otillfredsställande begränsad.
Metoden att undersöka fördelningen av komplicerade ingrepp över tid var att välja ut 287 koder för specifika operationer fördelade i 78 olika grupper (utredningen räknade till 77). Ungefär 20 av grupperna, och 46,5 procent av de 287 koderna, utgörs av ingrepp som sedan länge endast utförs på regionkliniker – och inte ens på alla sådana. oraxkirurgi, neurokirurgi, transplantationer och specialiserad barnkirurgi är exempel på detta. Antalet ingrepp i de olika grupperna redovisas inte, vilket gör det svårt att tolka innebörden av fördelningen på sjukhus av olika storlek. Vissa komplicerade ingrepp på svårt sjuka, där dödligheten är hög, görs i vårt land så att ingen av de få högspecialiserade klinikerna gör er än 100 per år, därför att antalet sjuka inte är så stort. Den typen av kirurgiska ingrepp med hög mortalitet tynger ju gruppen med mindre än 100 ingrepp per år, utan att det utgör ett stöd för någon uppfattning i frågan om ytterligare centralisering skulle vara av godo, om en sådan nu skulle vara möjlig.
Vid en snabb överblick saknas dessutom 150–200 koder för ingrepp av likartad komplexitet som borde ingått i analysen, det vill säga man kan ifrågasätta urvalet; antalet i de olika grupperna kan vara betydligt större. Volymsgrupperingen av sjukhusen kanske skulle vara en annan?
En alternativ tolkning av den begränsade omfördelningen mellan sjukhus med olika operationsvolymer kan ju vara att den arbetsfördelning som under årens lopp etablerats mellan region- och länssjukhus i huvudsak är ändamålsenlig.
Mortalitet, volym vs sjukdom
För det andra har man undersökt 30-dagars mortalitet för 197 olika slags operationer (utredningen räknande till 196) som utförts i minst 1000 fall under perioden 2010–2013. Totalt en dryg miljon ingrepp ingick i analysen. Den per- och postoperativa mortaliteten var tre procent i hela materialet, 2,2 procent bland de 679310 patienter som opererats på sjukhus som gjort mer än 100 ingrepp av varje typ, 6,1 procent av de 49 637 som opererades på sjukhus som gjorde färre än tio per år.
Det motsvarar att 3691 individer avlider efter kirurgi på sjukhus med hög volym och 758 på sjukhus med låg volym. Utredningen beräknar, oklart hur, att man skulle kunna rädda 370 (på vissa ställen säger man 500) människoliv varje år om alla operationer gjordes på sjukhus med er än 100 ingrepp per år av varje slag. Sedan föreslår utredningen ändå att verksamhet ska omfördelas till enheter som utför 50–100 ingrepp per år – ett val vi kan se vara förnuftigare, men som ger betydligt lägre antal ”räddade”.
I underlaget delades operationerna in i 39 grupper varav nio utgjordes av ingrepp som sedan lång tid endast görs på regionklinik (neurokirurgi, thoraxkirurgi, mm). De svarade mot 17,6 procent av ingreppen. Av de övriga grupperna utgjordes 13 av buk- och kärlkirurgi, tillsammans endast 21,7 procent av operationerna. Fördelningen av resterande grupper framgår av Tabell 1.
De ingrepp som utförs inom andra specialiteter än kirurgi/kärlkirurgi utgjorde 60,7 procent av de undersökta operationerna.
Vi har tittat närmare på den femtedel av ingreppen som görs vid kirurgkliniker, de vi bäst känner till. Av dessa 13 grupper ”kirurgoperationer” fanns ingen statistisk skillnad i mortalitet mellan lägsta och högsta volymgruppen (<10 jmf med >100 op per år) för fem av grupperna, tabell 2.
I fyra av grupperna fanns ingen operation noterad för högvolymsjukhus. För tre av dessa förelåg ingen skillnad mellan lågvolymsjukhus och ett riksmedelvärde. För den fjärde (ingrepp på extremitetsartärer) fanns en skillnad i mortalitet, 7,5 procent på lågvolymsjukhus mot 3,9 procent i riksmedelvärde. Endast de lägre volymkategorierna sjukhus hade dock utfört trombembolektomier där grundsjukdomen har en notoriskt hög mortalitet.
Fyra grupper, slutligen, hade signifikant högre mortalitet på lågvolymsjukhusen. För samtliga hade dessa dock en klart högre andel av ingrepp/sjukdomstyper med välkänt högre mortalitet. Detta gällde ingrepp på gallvägar, magsäck, grovtarm och kroppspulsåder i buken.
Det är klart att mortaliteten på sjukhus med mindre volymer är högre när de har en högre andel av ingrepp för till exempel gallgångscancer, brustet magsår och öppen kärlkirurgi i buken. Det är ingrepp/sjukdomar som medför en betydligt högre risk för död än de ingrepp som dominerar på sjukhus med större volymer.
Utredningen jämför sjukhus med hög andel högriskoperationer med sjukhus som har en betydligt större andel ingrepp med betydligt lägre, rent av låg, risk som till exempel vanlig galloperation, titthålsoperation för övervikt och endovaskulära aortaingrepp.
På individnivå är vanligen sjukdomsgrad den viktigaste prognotiska faktorn. Utredningen har försökt ta hänsyn till det i en regressionsanalys med ålder, kön, sjukhusvård senaste året, planerad/akut och dödsrisk vid respektive ingrepp. Det fångar säkert en del av case-mix-skillnaderna men skillnader i diagnos (benign/malign diagnos) eller sjukdomsgrad (spridd/ icke spridd sjukdom), som kan vara väsentliga för utfallet, får man inte med.
Utredningen jämför således äpplen med päron. Den har med sitt material inte kunnat visa att ökad centralisering inom buk-kärlkirurgin skulle leda till påtagligt sänkt perioperativ mortalitet för de aktuella patientgrupperna. Kanske har den t o m snarast visat att en sådan effekt är osannolik!
Tidigare bedömning gäller
Vår tidigare genomgång av den medicinska litteraturen för SBU 20112 talade för att det inte var bra med ett litet antal mycket komplicerade ingrepp av viss typ per sjukhus och år. Däremot var tröskelvärdet för acceptabla resultat, som inte signifikant skiljde sig från sjukhus med större volym, förvånansvärt lågt, kanske tio ingrepp per år. Måns Rosén brukar raljera över att vi hävdar att kirurger bara behöver operera två veckor per år för att lyckas, medan alla andra ekvilibrister (Ingemar Stenmark eller Zlatan Ibrahimovic är vanliga exempel) måste träna dagligen. Förklaringen är förstås att vi inom kirurgin utför många likartade ingrepp som inte kommer med i analyserna när man studerar enskilda operationskoder. Vi tränar inte bara på operation av gallblåsecancer utan genom att också göra olika andra kirurgiska ingrepp på lever, gallvägar och pankreas. Det vill säga erfarenheten hos kirurgen/sjukhuset är betydligt större än vad studier fokuserande på enskilda ingrepp/ operationskoder kan visa. Kirurgi är inte detsamma som utförsåkning eller elitfotboll. Data från till exempel skidåkningens värld motsäger för övrigt också uppfattningen att ”ju mer jag tränar desto bättre blir jag”. Utredningen tycks dessutom helt bortse ifrån att modern kirurgi är ett lagarbete där sjuksköterskor, narkosläkare, välfungerande operationsavdelningar, intensivvård och mycket annat också bidrar till resultaten.
Det har hävdats av era att svenska kirurger borde ägna större del av sin arbetstid åt att operera. Det förutsätter att andra arbetsuppgifter, som till exempel närmast allmänläkararbete på akutmottagningarna, tas bort från kirurgerna. Detta har inte varit möjligt att lösa. Högspec-utredningen anvisar ingen väg ur detta problem – antalet ingrepp och antalet kirurger förblir desamma om förslaget skulle genomföras.
Vi tycker alltså det är självklart att man inte skall göra två–tre komplicerade ingrepp av en viss typ per år på ett sjukhus. Det kan säkert också vara så att en del ingrepp som görs på sjukhus med en–nio operationer per år borde centraliseras till sjukhus med större volymer. Däremot är vi övertygade om att det är onödigt att flytta alla de 129613 operationerna (= 43,1% av alla ingrepp under ett år), som idag görs på sjukhus med färre än 100 ingrepp per år, till dem med större volymer. Detta frånsett de praktiska problemen med en sådan drastisk omorganisation. Då utredningen beaktar de praktiska problemen modifieras dess förslag till att sjukhus ska göra 50–100 ingrepp per år för att få vara med. Då skulle 75 691 ingrepp behöva omfördelas, även det en betydande utmaning för svensk sjukvård och inte helt realistiskt.
Korrekt jämförelse
Media, och vissa utredare, har ett påtagligt intresse för rangordnings-tabeller grundade på ospecificerad mortalitetsprocent. Internationell sakkunskap(3) rekommenderar istället trattdiagram (funnel plots) när man till exempel jämför mortalitet mellan kirurgkliniker med olika operationsvolymer. Figur 1 visar ett exempel på ett sådant med data från Öppna Jämförelser 2014.
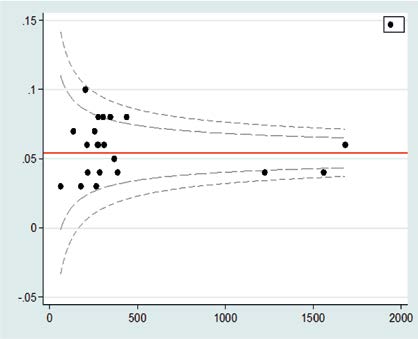
Figur 1. Jämförelse av postoperativ mortalitet (y-axeln) mellan sjukhus med olika stort antal ingrepp för cancer coli (x-axeln) enligt Öppna Jämförelser 2014. De streckade linjerna anger 2, respektive 3, SD kring hela materialets medelvärde.
Det visar postoperativ mortalitet vid ingrepp för cancer coli relaterat till antalet ingrepp vid enheten under en viss tidsperiod. Den större spridningen i mortalitet vid mindre volymer ligger huvudsakligen inom 2 SD, det vill säga kan förklaras av slumpvariation. Fyra-fem enheter har en mortalitet mellan 2 och 3 SD, de bör nog närmare granska sina data för att söka en förklaring men kan inte säkert klandras. Hade någon enhet legat över 3 SD kunde dock allvarliga kvalitetsproblem befaras.
Man kan också se att två av enheterna med hög volym har klart lägre mortalitet. Det borde också studeras. Beror det på bättre praktik? I så fall, vilka delar i den konkreta vården berörs? Eller beror effekten på patientselektion?
Denna metod ger en bättre uppfattning om hur det förhåller sig med mortaliteten på sjukhus av olika storlek; det är inte bara fråga om ett enkelt linjärt samband. Den visar också på vad som bör göras i praktiken: det är vissa enheter som behöver granskas, inte alla med en viss produktionsvolym.
Förslag till hur svensk sjukvård bäst skall organiseras bör självklart utgå från en analys av de olika delverksamheternas (kirurgi, ortopedi, kvinnosjukvård, urologi och så vidare) specifika förhållanden och resultat i Sverige. De aktuella projekten med Säker Förlossning och Säker Bukkirurgi fokuserar till exempel på delstegen i de olika vårdprocesserna. Det leder till bättre resultat utan att man fixerar sig enbart vid antalet ingrepp av viss typ per sjukhus.
Öppen redovisning av behandlingsresultaten, som idag görs i de nationella kvalitetsregistren, är ett mycket viktigt underlag i denna diskussion, sannolikt det viktigaste(4,5). Data från kvalitetsregistren är också viktiga instrument med vars hjälp kirurgi och annan vård kan fördelas till enheter där den fungerar bäst.
Utredningen om den så kallade högspecialiserade vården har med sitt förenklade resonemang inte bidragit konstruktivt till utvecklingen av svensk kirurgi.
Referenser
1. Rosén M, m. fl. Träning ger färdighet. Koncentrera vården för patientens bästa. Betänkande av Utredningen om högspecialiserad vård, SoU 2015:98. Stockholm 2015.
2. Haglund U, Troëng T. Volym och resultat – en inventering av det vetenskapliga underlaget på kirurgins område. SBU, ”vit rapport”, 2011. (Kan laddas ner från http://www.sbu.se/sv/Publicerat/Vit/ Volym-och-resultat/).
3. Spiegelhalter DJ. Funnel plots for comparing institutional performance. Statist. Med. 2005; 24:1185–1202.
4. Finks JF, osborne nH, Birkmeyer JD. Trends in hospital volume and operative mortality for high-risk surgery. n Engl J Med 2011;364:2128-37.
5. Birkmeyer JD. Progress and challenges in improving surgical outcomes. Br J Surg 2012;99:1467-9.


