Glutamin en uppdatering: vad gäller för postoperativa och kritiskt sjuka patienter?
2016 – 04 – 27 / Svensk Kirurgi / Volym 74 / Nr 2 / 2016

FOLKE HAMMARQVIST
folke.hammarqvist@ki.se
Stockholm

OLLE LJUNGQVIST
olle.ljungqvist@oru.se
Örebro
Vår artikelserie om klinisk nutrition fortsätter. Denna gång med en översikt av det vetenskapliga stödet för glutamintillförsel till kritiskt sjuka patienter. Nutritionsbehandlingens komplexitet illustreras av motsägande resultat beroende på studiedesign. För att kunna tolka dessa resultat måste man förstå bakgrund och svagheter med olika studieupplägg. Först då kan vi uppnå en balanserad tillämpning av evidens i vården av våra patienter.
Vi presenteras som kliniker ständigt för studier som kan ha betydelse för våra val av behandling. På temat nutrition har det hänt mycket de senaste åren. Nya studier har i vissa fall påverkat våra behandlingsrutiner medan andra har skapat osäkerhet om hur vi ska överföra somliga resultat till klinisk praxis. Ibland övertolkas resultat och man tenderar att vilja använda resultat som gäller i alldeles specifika situationer till att gälla mer generellt i den kliniska vardagen. Många nutritionsstudier har dessvärre än i dag stora brister i design och upplägg vilket de kan kritiseras för, men likväl måste man förhålla sig till budskapen och resultaten. Här följer ett försök att guida genom senaste årens studier kring glutamin.
Immunonutrition
Aminosyran glutamin kan räknas in bland de nutrienter som har en farmakologisk effekt och den har gurerat som en komponent i den så kallade immunonutritionen (se nedan).
Den är icke-essentiell, bildas framförallt i muskulatur och är ett substrat vid nukleotidsyntes (byggstenar för DNA och RNA) och därför viktig för vävnad med snabb celldelning (immunsystem, tunntarmsslemhinna och vid sårläkning).
Begreppet immunonutrition infördes för drygt 20 år sedan och innebär produkter som innehåller nutrienter som anses vara viktiga för immunsystem och för tarmslemhinnan. Dessa produkter har varierande innehåll av Ω-3 och Ω-6-fettsyror, nukleotider, arginin, glutamin och även spårämnen, framför allt selen. Immunonutrition har inte fått något stort kliniskt genomslag trots att studier har visat positiva kliniska effekter med framför allt minskade postoperativa komplikationer. En kritik som riktats mot immunonutritionens produkter är att dessa i allmänhet består av era komponenter, varför man inte kunnat veta vilken av dem som står för eventuella effekter. Ett annat problem med immunonutrition är att det inte finns en magicbullet-nutrient (eller kombination) som har effekt på hela det komplexa och dynamiska system som kroppens in ammations- och immunologiska svar utgör. Det kan dessutom vara mycket svårt att avgöra i vilken fas i det immunologiska svaret som den enskilda patienten befinner sig, vilket också kan påverka effekterna av att tillföra specifika näringsämnen. För kirurgiska patienter har immunonutrition framför allt visat positiva effekter vid större cancerkirurgi och då vid behandling före och efter operationen¹. I andra situationer har studier visat negativa effekter på patienter som har hyperin ammation² ³. Glutamin har studerats som del i immunonutritions produkter, men även som ensamt tillägg till annan näringsbehandling.
Glutaminstudier
Glutamin har en intressant nutritionshistoria och många av dess egenskaper har gjort att det funnits stora förväntningar på effekter i kliniskt bruk. Glutamin är en icke-essentiell aminosyra som bildas i stor mängd i muskulatur och som även ingår i den föda vi äter. Glutamin är inte stabil i vattenlösning och därför ingår den inte i den klassiska parenterala nutritionens aminosyralösningar. En möjlighet är att tillsätta glutamin som en dipeptid och som sådan är den stabil i dessa lösningar. Detta öppnade för studier av dess användning vid framför allt kritisk sjukdom som del i den parenterala nutritionen.
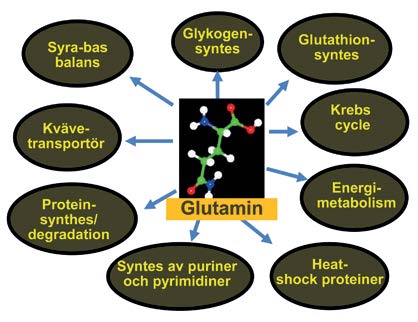
Figur 1. Glutaminets olika biokemiska egenskaper skapar en teoretisk bakgrund kring dess betydelse för immunsystem, sårläkning, proteinsyntes och tarmmetabolism.
Glutaminets funktion
Glutamin är essentiell för purin- och pyrimidinsyntes (nukleotidsyntes) vilket gör att DNA-, RNA och ATP- syntesen är beroende av tillgången på glutamin. All vävnad med snabb celldelning såsom tunntarmsmukosa, immunologisk vävnad och sårläkningsvävnad konsumerar glutamin. Teorin är således att genom ökad glutamintillförsel kunna påverka funktionerna av tunntarmsmukosa och immunologisk vävnad gynnsamt och dessutom potentiellt optimera sårläkningen(4). Utöver dessa funktioner har glutamin betydelse för bildning av heat-shock proteiner som har betydelse för att skydda celler från stress, ischemi och reperfusion(5). Glutamin är också precursor för glutathion, en viktig kroppsegen scavenger för fria syreradikaler. En studie visade att låga glutaminnivåer i plasma hos IVA-patienter är associerat med högre mortalitet(6), vilket talade för att glutaminbrist kunde vara en viktig faktor i dessa situationer.
Kliniska studier
Ett antal studier visade tidigt på kliniska positiva effekter av glutamintillförsel vid benmärgstransplantation(7,8), neonatalvård(9) med färre infektioner och en GI-kanal som tidigare tolererade enteral nutrition samt vid IVA-vård med förbättrad överlevnad(10). Meta-analyser på material omfattande era hundra patienter visade lägre incidens av postoperativa infektioner och färre infektioner vid intensivvård, med bäst effekt av intravenöst givet glutamin(11). senare studier visade färre nosokomiala infektioner och en förbättrad insulinkänslighet beskrevs i en IVA studie omfattande 117 patienter12. En relativt ny meta-analys publicerades 2013 inkluderande 3 107 patienter (IVA- och postoperativa patienter). Författarna rapporterade minskad risk för infektion och en kortare vårdtid vid bruk av parenteralt glutamin(13). I en meta-analys omfattande 2484 IVA-patienter sågs trender mot minskad mortalitet, infektionskomplikationer, IVA-vårdtid med p-värden precis över 0,05, men mer övertygande skillnader avseende sjukhusvårdtid (p<0,05)14. I en skandinavisk multicenterstudie på över 400 IVA-patienter studerades om glutamintillförsel (motsvarande 0,28 g glutamin/kg och dygn), med start efter det tredje IVA-dygnet och under hela IVA-vårdtiden därefter, påverkade soFA-score (Sequential Organ Failure Assessment) och outcome(15). Hälften av patienterna gavs glutamin som supplement till nutriyionen. Man fann en minskad IVA- mortalitet, men mortalitetsvinsten kvarstod inte efter sex månader.
I SIGNET-studien (Scottish Intensive care Glutamine or seleNium Evaluative Trial) inkluderades 502 IVA-patienter. Dessa gavs glutamin (20,2 gram/d) och selen (500 μg/d) eller placebo så länge som den parenterala nutritionstillförseln utgjorde mer än 50 procent av nutritionsbehandlingen, men inte längre än sju dagar(16). Ingen skillnad avseende mortalitet eller infektionskomplikationer kunde visas.
I en senare studie (REDOX; REDuced trial of glutamime amd antiOXidant in critially ill patients) inkluderades 1223 ventilatorbehandlade IVA patienter med multiorgansvikt (två eller er påverkade organsystem) från 40 IVA-avdelningar(17). Dessa gavs tillförsel av glutamin (0,35 gram/kg/ dygn intravenöst och dessutom 30 gram enteralt per dygn) samt antioxidanter eller placebo. studien visade en trend mot en högre 28-dagarsmortalitet (32,4 % i gruppen som gavs glutamin jämfört med 27,2 %, p=0,05). Mortalitet under vårdtiden på sjukhus var högre (37,2 respektive 31,0 % liksom även sexmånadsmortalitet (43,7 respektive 37,2%)
I glutatamin – jämfört med behandlings- gruppen (p<0,05).
En fråga har diskuterats mycket kring denna studie, och det gäller den dos av glutamin man gav till patienterna. Behandlingsgruppen gavs 60–80 gram glutamin per dygn vilket är en väldigt hög tillförsel. Detta kan förklara fynden då höga doser av glutamin kan ha negativa effekter i synnerhet hos patienter med lever- och njursvikt som i studien rapporterades ha suprafysiologiska nivåer av glutamin mellan 1000–2500 μmol/l redan innan de inkluderades. så höga värden anses vara en kontraindikation för glutaminbehandling(18). Man kan alltså ställa sig frågan om denna studie är en studie av kraftig överdosering på patienter med organsvikt i de organsystem som metaboliserar glutamin eller en studie som kan ha klinisk relevans. Effekten av studien är dock att man på många håll blivit mer försiktig vid behandling med glutamin till patienter med svår organsvikt.
I en review som analyserar resultat och skillnader mellan olika glutaminstudier på IVA patienter sammanfattas att motsägande resultat också kan förklaras av metodologiska skillnader och olika patientpopulationer(18). Man drar slutsatsen att glutamin inte bör ges till IVA patienter som har svårare lever- och njursvikt. Har man möjlighet att mäta plasmaglutamin bör glutamin ges till patienter som har plasmavärden under 420 μmol/l men absolut inte till de som har över 700 μmol/l.
Slutsats
Glutamin, framför allt parenteralt tillfört, har i era studier visat sig kunna ha potentiellt gynnsamma effekter vid intensivvård. Förutsättningen är dock att man ger anpassade doser och till patienter med relativ brist av glutamin. Överdosering är sannolikt farligt vid njur- och leversvikt med oförmåga att metabolisera aminoryran.

Olle och Folke 2006, redan då hade de nutritionsintresse.
Referenser
1. Braga M, Gianotti l, Radaelli G, Vignali A, Mari G, Gentilini o, et al. Perioperative immunonutrition in patients under- going cancer surgery: results of a randomized double-blind phase 3 trial. Arch surg. 1999;134(4):428-33. Epub 1999/04/13.
2. Marik PE, Zaloga GP. Immunonutrition i critically ill patients – a systematic reveiw and analysis of the literature. Int Care Med. 2008;34:1980-90.
3. Calder PC. Immunomudlation i surgical and critically ill patients. British journal of Nutrition. 2007;98(suppl 1):113-39.
4. Wernerman j. Clinical use of Glutamine supplementation. j Nutr. 2008;138:2040-4.
5. Wischmeyer PE. Glutamine and heat shock protein expression. Nutrition. 2002;18(3):225-8.
6. oudemans-van straaten HM, Bosman Rj, treskes M, van der spoel Hj, Zandstra DF. Plasma glutamine depletion and patient outcome in acute ICu admissions. Intensive care medicine. 2001;27(1):84- 90. Epub 2001/03/31.
7. schloerb PR, Amare M. total parenteral nutrition with glutamine in bone marrow transplantation and other clinical applications: A
randomized, double blind study. jPEN. 1993;17:407-13.
8. Ziegler tR, Young ls, Benfell k, scheltinga M, Hortos k, Bye R, et al. Clinical and metabolic efficacy of glutamine-supplemented parenteral nutrition after bone marrow transplantation. A randomized, double-blind, controlled study. Ann Int Med. 1992;116:821-8.
9. Neu j, Roig jC, Meetze WH, Veerman M, Carter C, Millsaps M, et al. Enteral glutamine supplementation for very low birth weight infants decreases morbidity. j Pediatr. 1997;131:691-9.
10. Griffiths RD, jones C, Palmer A. six- month outcome of critically ill patients given glutamine-supplemented parenteral nutrition. Nutrition. 1997;13:295-302.
11. Novak F, Heyland Dk, Avenell A, Drover jW, su X. Glutamine supple- mentation in serious illness: a systematic review of the evidence. Crit Care Med. 2002;30(9):2022-9.
12. Grau t, Bonet A, Minambres E, al e. the effect of l-alanyl-l-glutamine didpeptide supplemented total parenteral nutrition in infectious morbidity and insulin sensitivity in critically ill patients. Crit Care Med. 2011;39:1263-8.
13. Bollhalder l, Pfeil AM, tomonaga Y, schwenkglenks M. A systematic literature review and meta-analysis of randomized clinical trials of parenteral glutamine supplementation. Clin Nutr. 2013;32(2):213-23. Epub 2012/12/01.
14. Wischmeyer PE, Dhaliwal R, McCall M, Ziegler tR, Heyland Dk. Parenteral glutamine supplementation in critical illness: a systematic review. Crit Care. 2014;18(2):R76. Epub 2014/04/22.
15. Wernerman j, kirketeig t, Andersson B, Berthelson H, hErsson A, Friberg H, et al. scandinavian glutamine trial: a pragmatic multi-centre randomised clinical trial of intensive care unit patients. Acta Anaes- thesiol scand. 2011;55:812-8.
16. Andrews Pj, Avenell A, Noble DW, Campbell Mk, Croal Bl, simpson WG, et al. Randomised trial of glutamine, selenium, or both, to supplement parente- ral nutrition for critically ill patients. Bmj. 2011;342:d1542. Epub 2011/03/19.
17. Heyland D, Muscedere j, Wischmeyer PE, Cook D, jones G, Albert M, et al. A randomized trial of glutamine and antioxidants in critically ill patients. the New England journal of medi- cine. 2013;368(16):1489-97. Epub 2013/04/19.
18. Cynober l, De Bandt jP. Glutamine in the intensive care unit. Current opinion in clinical nutrition and metabolic care. 2014;17(1):98-104. Epub 2013/11/28.

