Eva Angenete är vinnare av Stora Forskarpriset
2017-08-20 / Svensk Kirurgi / Volym 75 / Nr 4 / 2017
Eva Angenete har utsetts av kommittén för kirurgisk forskning till årets mottagare av 250000 kronor och det erkännande detta, Svensk Kirurgisk Förenings största forskarpris innebär. Ur motiveringen kan man bland annat läsa ”Eva Angenete erhåller priset för sitt omfattande vetenskapliga arbete om kirurgisk behandling av kolorektal- och analcancer. Angenetes arbete har bidragit till ökade kunskaper om hur behandling av dessa sjukdomar påverkar patienterna i både avseende risk för recidiv och komplikationer, men även avseende livskvalitet.” Hon presenterar här sin forskning.

Eva Angenete
Göteborg
eva.angenete@vgregion.se
Det magiska med forskning är att det skapar en möjlighet att kontinuerligt driva utvecklingen framåt genom att använda många olika metoder såsom randomiserade studier, kohortstudier och olika former av translationell forskning och mycket mer. Sedan jag gick kirurgterminen 1997 vid Göteborgs Universitet har mitt intresse för att förbättra och utveckla behandlingen och vården inom det kolorektalkirurgiska fältet varit oförtrutet. Då träffade jag professor Svante Nordgren på kliniken på Sahlgrenska Sjukhuset och blev på sommaren handledd i mitt första kirurgiska projekt som utvärderade tarmfunktion hos patienter opererade med kolonpouch. Därefter var jag fast, men det tog några år innan forskningen tog fart på riktigt eftersom jag ville fokusera på min AT på Borås Lasarett och njöt av att få vara kliniker – vi har ju ett underbart arbete!
Stimulerande forskningsmiljö
Tillbaka i Göteborg 2001 efter AT började jag direkt på kolorektalsektionen på Sahlgrenska Universitetssjuhuset/Östra och fann att klinik och forskning kompletterar varandra och är fullt möjligt att kombinera. Där fanns mycket aktiv forskning och under handledning av MarieLois Ivarsson, Lena Holmdahl och Tom Öresland bedrev jag mitt avhandlingsprojekt sakta men säkert och försvarade min avhandling 2009. Fokus var preoperativ strålning och dess påverkan på omkringliggande vävnad. Den röda tråden genom min forskning har hela tiden varit den patientpopulation som jag och mina kollegor arbetar med – patienter med kolorektala sjukdomar, i synnerhet patienter med kolorektalcancer. Målet är att se till hela patienten samt till hälsoekonomiska perspektiv.
Jag arbetar nu i en dynamisk forskargrupp som startade 2009 och som jag driver tillsammans med Eva Haglind. Det är en grupp som består av statistiker, forskningssjuksköterskor, databasadministratör, post-doc samt doktorander. I vår grupp har fyra doktorander disputerat och flera av dem fortsätter att arbeta med oss på olika sätt. Jag har glädjen att vara huvudhandledare för sex doktorander och biträdande handledare för två doktorander. Utöver detta har jag ett par doktorander på gång och många studenter som samarbetar med mig. I kliniken gläds jag åt att få arbeta med mina trevliga kollegor och fokusera på framförallt rektalcancer och analcancer. Nedan kommer jag att presentera ett urval av den forskning som jag och min forskargrupp arbetar med. Forskningen är aldrig ett enmans arbete och det som är mest givande som forskare är att arbeta tillsammans med andra. Ni är många i Sverige och Europa som skapar denna gemenskap! Tack för allt fint samarbete!
Kolorektalcancer
Kolorektalcancer står för nästan tio procent av alla elakartade tumörer i Sverige och mer än 6000 patienter får diagnosen årligen. Behandlingen har förbättrats de senaste årtiondena, speciellt för rektalcancer, och därmed har både överlevnad och andel som får lokalt återfall förbättrats. Sannolikt beror detta på en kombination av både förbättrad preoperativ diagnos, förbehandling med både strålning och ibland cytostatika och kirurgisk teknik, samt en multidisciplinär strategi. Kirurgi har förblivit gold standard-behandling vid tjock- och ändtarmscancer, men komplikationer är vanligt1 . Livskvaliteten före och efter behandlingen påverkas, dels på grund av sjuklighet från komplikationer men även som en konsekvens av diagnosen i sig själv. Under 2016 införde Sveriges kommuner och landstings (SKL) standardiserat vårdförlopp för tjock- och ändtarmscancer med syftet att korta väntetider och förbättra patienternas livskvalitet. Det föreligger ännu inte något vetenskapligt underlag för att kortare tid till diagnos har betydelse för livskvalitet hos patienter med kolorektalcancer.

Figur 1. Frågeformuläret i QoLiRECT – livskvalitet hos patienter med rektalcancer.
Funktion och livskvalitet
De funktionella aspekterna (low anterior resection syndrome – LARS) av en låg ihopkoppling (anastomos) vid kirurgi för ändtarmscancer undersöks ofta med en nyligen validerad funktionsskala(2). Även om många studier indikerar att en bevarad tarmkontinuitet efter kirurgi är att föredra framför stomi3 finns det studier som indikerar det motsatta(4). Påverkan på urinfunktion och sexuell funktion har studerats i till exempel den randomiserade studien COLOR II som visar tydlig påverkan av båda efter rektalcancerkirurgi(5). Det är möjligt att påverkan på tarm- och urogenitalfunktion är mindre uttalad efter koloncancerbehandling jämfört med ändtarmscancer men det är otillräckligt belyst.
För att studera patientupplevelser av funktion och dess påverkan på livskvalitet efter behandling vid kolorektalcancer och för att identifiera problem som behöver adresseras har vi designat flera olika studier som ska bidra med kunskap och även visa på möjliga alternativa sätt att hjälpa våra patienter. Två stora prospektiva explorativa kohortstudier har startats, QoLiRECT (n=1248) fokuserade på rektalcancer, startade 2012 och avslutade inklusion 2015. QoLiCOL (planerad n=1500) startade 2015 och inklusion pågår med 17 inkluderande sjukhus i Sverige. Specifika livskvalitetsfrågeformulär rörande funktion och livskvalitet har konstruerats. Vi har använt en klinimetrisk ansats i konstruktion och analys(6) och använt samma metod som tidigare beskrivits för prostatacancer(7). Formulären har utvecklats med hjälp av djupintervjuer, innehållsvalidering i en expertpanel samt ansiktsvalidering med patienter med kolorektalcancer. Alla frågeformulären innehåller mer än 200 frågor och det är ett fokus på patientupplevd påverkan av funktionsbortfall och symptom (Figur 1). Studien utvärderar och utforskar många funktionella och psykologiska aspekter. Uppföljningen i QoLiRECT är ett, två och fem år medan vi har valt ett och tre år i QoLiCOL. Kliniska data om patienten erhålls från svenska kolorektalcancerregistret (SCRCR). För att värdera graden av extern validitet finns såväl en screening log på inkluderande sjukhus som ett extra uttag ur registret på alla patienter på samtliga inkluderande enheter.
Hittills har resultat från frågeformuläret vid diagnos för QoLiRECT analyserats och resulterat i två pulikationer(8,9). Vi har funnit att patientens livskvalitet vid diagnos påverkas mer av känslan av sammanhang (ett begrepp som försöker mäta hur en individ hanterar stress genom att värdera hur individen ser på begriplighet, hanterbarhet och meningsfullhet i livet) och förekomsten av påträngande tankar (ovälkomna tankar som till exempel är vanliga vid tvångssyndrom men också vid mental stress) än av planerad behandling. Vi har också funnit att patienternas livskvalitet påverkas mer av exempelvis förekomst av depression än av väntetiden till diagnos och behandling. Detta indikerar att det är möjligt att förbättra patienternas livskvalitet även vid diagnos genom enklare interventioner såsom uttrycksfullt skrivande och screening för depression.
Ytterligare delarbeten avseende sexuell funktion före och efter behandling för ändtarmscancer, tarmfunktion, effekten av (kemo)radioterapi före behandling kommer att analyseras under 2017 och 2018. Vi studerar också patienternas upplevelse av vården, så kallad patient reported experience measures (PREM). Detta kommer att ytterligare belysa hur en oselekterad population uppfattar vår sjukvård och hur vi ska förbättra den. Första doktoranden i studien, Dan Asplund disputerade 2016. Den vetenskapliga analysen görs i samarbete med de vetenskapligt intresserade på respektive inkluderande sjukhus. Sofie Walming är ny doktorand i studien.
I samarbete med Martin Rutegård, Umeå och Marie-Louise Lydrup, Malmö så kommer vi också att fokusera ytterligare på funktionellt utfall efter låg främre resektion för ändtarmscancer. Henrik Jutesten från Malmö är doktorand i projektet. Detta inkluderar en kohort av patienter från svenska kolorektalcancerregistret i Västra Götalands regionen, Region Skåne och Norra regionen där 1507 patientjournaler för patienter opererade 2007–2013 har analyserats avseende kirurgisk teknik och postoperativt utfall (både med register och journalgranskning).
I tillägg till studierna ovan kommer vi att analysera upplevelsen hos patienter som har haft anastomosläckage. Inter-COL är en intervjustudie med en fenomenologisk ansats där tio patienter rekryteras från Sahlgrenska Universitetssjukhuset/Östra enligt en purposeful sampling strategi10. En innehållsanalys kommer att göras och resultaten kommer att vara stöd för interventionella studier för att förbättra vården för patienter med allvarliga komplikationer. Bodil Gessler är doktorand i projektet och vi kommer att analysera resultaten tillsammans med Annette Erichsen Andersson.
Watch and wait och komplett respons
Kirurgi är golden standard vid behandling för rektalcancer men rapporter indikerar att en icke-kirurgisk behandling är möjlig för en selekterad grupp patienter som får preoperativ (kemo)radioterapi (se även debatt i Svensk Kirurgi nr 5 2015, reds anm). Enligt vissa rapporter så kan 10–15 procent av patienter med avancerade tumörer bedömas ha en tumör som förvunnit vid bedömning både endoskopiskt och radiologiskt(11), så kallad komplett respons. Resultaten i litteraturen är grundade på en mycket selekterad population och troligtvis behäftad med selektion och därför är generaliserbarheten till hela populationen tveksam(11,12). Forskningen måste nu fokusera på att identifiera de patienter som har bäst chans att svara med komplett respons, undvika att skada patienter som inte har nytta av behandlingen, reducera de oönskade kliniska konsekvenserna av radioterapi och utvärdera funktion och livskvalitet hos de patienter som uppnår komplett respons. En health technology assessment (HTA) analys vid Sahlgrenska Universitetssjukhuset 2017 bedömde att ickekirurgisk behandling är möjlig men inte bör utföras utanför kontrollerade studier (https:// www2.sahl – grenska.se/sv/ SU/Forskning/ HTA-centrum/ Hogerkolumnundersidor/ Publicerade-rapporter/). Tillsammans med Anna Martling, Karolinska Institutet, har vi startat en nationell registrering och studie kring patienter med komplett respons kallad WoW – Watch and Wait. Den är planerad som en nationell studiekohort med patienter med ändtarmscancer som planeras för att genomgå peroperativ (neoadjuvant) behandling med (kemo) radioterapi eller kort strålbehandling med fördröjd kirurgi (sex veckor). Patienter med komplett tumörrespons efter behandlingen kommer att följas och jämföras med patienter som går vidare till kirurgi, vilket är standardbehandlingen idag (kontroll). Det unika med denna studie jämfört med befintliga studier är förbättrad extern validitet genom att samtliga patienter registreras i det nationella kvalitetsregistret samt att vi inkluderar funktion och livskvalitet inklusive utvärdering av upplevelsen av den täta uppföljningen under tio år. Det är en behandling som behöver studeras innan den implementeras i klinisk praxis. Vi hoppas att alla sjukhus i Sverige deltar i studien – kontakta gärna mig eller Anna Martling om ni är intresserade!
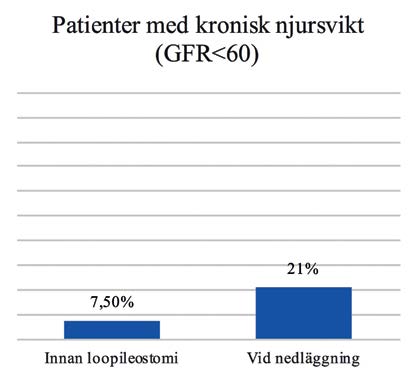
Figur 2. Framtaget ur ett kliniskt material inom Västra Götalandsregionen. Gessler 2014.
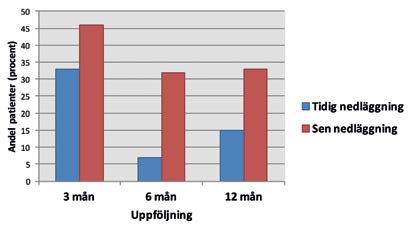
Figur 3. Andel patienter opererade för rektalcancer med loopileostomi och med en komplikation.
Stomier – komplikationer och sjuklighet
För rektalcancertumörer över fem–sex centimeter från ändtarmsöppningen finns det en möjlighet att återskapa tarmkontinuitet efter kirurgi men det ökar risken för anastomosläckage jämfört med högre placerade anastomoser. För att minska konsekvenserna av ett läckage rekommenderas en tillfällig loopileostomi(13). Denna stomi är dock behäftad med en risk för komplikationer, sjuklighet och risk för försämrad livskvalitet, till exempel genom ökad risk för kronisk njursvikt, vilket vi sett tidigare i en studie i Västra Götalands Regionen 2007– 2010 (n=384) (Figur 2)(14). Stomin tas bort och tarmkontinuiteten återskapas vid en senare operation där målet ofta är ihopkoppling inom tremånader om inte adjuvant behandling planeras. I studien av patienter i Västra Götaland fann vi att mediantiden för ihopkoppling var närmare sex månader efter den första operationen. Studier har tidigare indikerat att det är möjligt att ta bort stomin tidigare med färre komplikationer och totalt kortare sjukhusvistelse(15). Därifrån kom idén att initiera en studie för tidig nedläggning och 2011 startade studien EASY – EArly Closure of Temporary IleoStomY. Målet i studien är att utvärdera om tidig nedläggning av en avlastande stomi kan leda till färre komplikationer de första tolv månaderna. Patienter som opererats för ändtarmscancer randomiserades till tidig nedläggning (sex–åtta dagar) eller sen nedläggning (standard tolv veckor) efter primära operationen. Primärt utfall var komplikationer och vi fann en statistisk signifikant lägre komplikationsfrekvens vid tidig nedläggning (Figur 3)(16). Livskvalitet mättes vid tre, sex och tolv månader. I en uppföljande studie kommer tarmfunktion mätt med LARS score2 att utföras. Hälsoekonomisk utvärdering har påbörjats. Studien är ett samarbete med professor Jacob Rosenberg, Herlevs Universitetssjukhus, Köpenhamn, Danmark samt professor Ian Bissett, University of Auckland, Nya Zeeland. Jennifer Park är doktorand.
Vi avser att implementera detta i vår kliniska vardag under hösten 2017, självklart med en prospektiv registrering så att vi kan utvärdera om de resultaten från de vetenskapliga studierna håller.
För en del patienter kommer en permanent kolostomi att vara en nödvändig lösning efter kirurgi för tjock- och ändtarmscancer respektive analcancer. En vanlig komplikation (20–70 procent drabbas) till denna typ av stomi är parastomalt bråck, det vill säga en utbuktning i anslutning till stomin(17) (Figur 4). Storleken på hålet från början och hur hålet ska konstrueras har föreslagits vara relaterade till risken för parastomalt bråck, men detta har inte studerats tillräckligt för att säkert kunna ge rekommendationer om hur stomin ska konstrueras. Ett förebyggande nät har föreslagits lösa problemet(18,19), men långtidskomplikationer och livskvalitet har inte utvärderats. En annan grupp presenterade resultaten från den randomiserade studien Stoma-Mesh där patienter randomiserades till nät eller stomi utan nät, på årets kirurgvecka. Man fann inte någon skillnad i frekvensen parastomalt bråck (Odensten et al). Inte heller har man i Västerås funnit att nät i klinisk praxis minskat risken för parastomalt bråck(20). En HTA utförd 2013 vid Sahlgrenska Universitetssjukhuset rekommenderade ytterligare studier. Därför startade vi studien Stoma-Const 2013. Hypotesen i denna randomiserade kontrollerade studie med tre armar är att val av kirurgisk teknik, det vill säga en cirkulär incision i fascian eller en kryssincision och ett nät i sublay position kan minska risken för parastomalt bråck jämfört med standard incisionen – en kryss incision. Primär målvariabel är frekvensen parastomala bråck. Uppföljningen på ett år inkluderar livskvalitetsmätningar och en hälsoekonomisk utvärdering. I studien deltar även Peter Kälebo, Radiologi, Sahlgrenska Universitetssjukhuset/Östra, samt Jacob Rosenberg, Herlevs Universitetssjukhus, Danmark. Adiela-Correa Marinez är doktorand i studien.
Sociala mediers betydelse
På ASCO 2017 presenterades en studie som visade ökad överlevnad vid olika cancersjukdomar om patienterna under pågående cytostatika behandling hade tillgång till att rapportera sina symptom via en websida jämfört med vanlig vård(21). Detta och många andra rapporter om att patienter upplever en fördel av att kommunicera med sina vårdgivare och sina medpatienter på internet(22,23) har gjort att vi nu planerar en randomiserad kontrollerad studie för att utvärdera om vi kan förbättra patienters egenmakt (self-empowerment) och livskvalitet genom en digital hälsoplattform som ett patientforum. Studien SMOP – Social Media On Prescription kommer att inkludera alla patienter som har fått diagnosen tjock- och ändtarmscancer och som har möjlighet att använda en hälsoplattform, det vill säga tillgång till internet och digital utrustning. I interventionsgruppen kommer patienterna att besöka hälsoplattformen åtminstone en gång per vecka. Det kommer att vara ett stängt forum (dit man måste ha lösenord för att få åtkomst) där patienter kan interagera med varandra, mentorer och hälsooch sjukvårdspersonal. Primärt utfall är patienternas förmåga att hantera sin cancersjukdom mätt med Cancer Behaviour Inventory (CBI-B)(24). Detta är ett samarbete med Martin Gellerstedt och Thomas Lindroth, Högskolan i Väst och Gunnar Steineck.
Framtiden
Det är svårt att sia om framtiden – men det är säkert att vi kommer att se en fortsatt positiv utveckling inom behandlingen och vården för patienter med kolorektalcancer. Vi måste fortsatt förstå att våra patienter är unika och behöver en på alla sätt individualiserad vård såväl avseende tumörkaraktäristika som personlighet och social situation och detta är fullt möjligt att erbjuda, men vi måste finna verktygen att identifiera individen, individens behov samt hur vi bäst möter dessa.
Som forskare måste vi också kontinuerligt implementera forskningsresultat som bedrivs på ett patientsäkert sätt, och hela tiden utvärdera resultaten i klinisk praxis. Det är min förhoppning att de studier jag berättat om ovan, och andra pågående och kommande studier i vår grupp innebär förbättringar för våra patienter. Jag vill framföra ett stort tack till Svensk Kirurgisk Förening och kommittén för klinisk forskning för den fina utmärkelse som jag har fått samt till alla som jag har förmånen att samarbeta med! Tack!
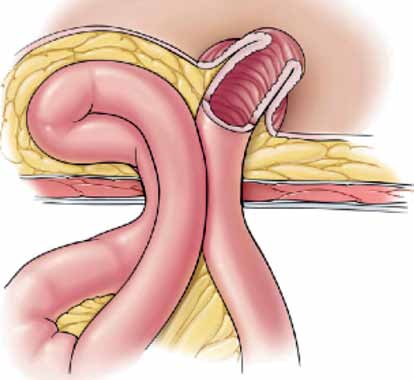
Figur 4. Parastomalt bråck. ©Atlas of intestinal stomas.
Bibliografi
1. Pahlman L, Bohe M, Cedermark B, Dahlberg M, Lindmark G, Sjodahl R, et al. The Swedish rectal cancer registry. The British journal of surgery. 2007;94(10):1285-92.
2. Emmertsen KJ, Laurberg S. Low anterior resection syndrome score: development and validation of a symptom-based scoring system for bowel dysfunction after low anterior resection for rectal cancer. Annals of surgery. 2012;255(5):922-8.
3. Fucini C, Gattai R, Urena C, Bandettini L, Elbetti C. Quality of life among fiveyear survivors after treatment for very low rectal cancer with or without a permanent abdominal stoma. Annals of surgical oncology. 2008;15(4):1099-106.
4. Kasparek MS, Hassan I, Cima RR, Larson DR, Gullerud RE, Wolff BG. Quality of life after coloanal anastomosis and abdominoperineal resection for distal rectal cancers: sphincter preservation vs quality of life. Colorectal disease : the official journal of the Association of Coloproctology of Great Britain and Ireland. 2011;13(8):872-7.
5. Andersson J, Abis G, Gellerstedt M, Angenete E, Angeras U, Cuesta MA, et al. Patient-reported genitourinary dysfunction after laparoscopic and open rectal cancer surgery in a randomized trial (COLOR II). The British journal of surgery. 2014;101(10):1272-9.
6. Fava GA, Tomba E, Sonino N. Clinimetrics: the science of clinical measurements. Int J Clin Pract. 2012;66(1):11-5.
7. Steineck G, Helgesen F, Adolfsson J, Dickman PW, Johansson JE, Norlen BJ, et al. Quality of life after radical prostatectomy or watchful waiting. The New England journal of medicine. 2002;347(11):790-6.
8. Walming S, Block M, Bock D, Angenete E. Timely access to care in the treatment of rectal cancer and the effect on quality of life. Colorectal disease : the official journal of the Association of Coloproctology of Great Britain and Ireland. 2017.
9. Asplund D, Bisgaard T, Bock D, Burcharth J, Gonzalez E, Haglind E, et al. Pretreatment quality of life in patients with rectal cancer is associated with intrusive thoughts and sense of coherence. International journal of colorectal disease. 2017;Accepted for publication 2017.
10. Englander M. The Interview: Data Collection in Descriptive Phenomenological Human Scientific Research. Journal of Phenomenological Psychology. 2012;43(1):13-35.
11. Glynne-Jones R, Hughes R. Critical appraisal of the ’wait and see’ approach in rectal cancer for clinical complete responders after chemoradiation. The British journal of surgery. 2012;99(7):897-909.
12. Habr-Gama A, Perez RO, Nadalin W, Sabbaga J, Ribeiro U, Jr., Silva e Sousa AH, Jr., et al. Operative versus nonoperative treatment for stage 0 distal rectal cancer following chemoradiation therapy: long-term results. Annals of surgery. 2004;240(4):711-7; discussion 7-8.
13. Matthiessen P, Hallbook O, Rutegard J, Simert G, Sjodahl R. Defunctioning stoma reduces symptomatic anastomotic leakage after low anterior resection of the rectum for cancer: a randomized multicenter trial. Annals of surgery. 2007;246(2):207-14.
14. Gessler B, Haglind E, Angenete E. A temporary loop ileostomy affects renal function. International journal of colorectal disease. 2014;29(9):1131-5.
15. Hindenburg T, Rosenberg J. Closing a temporary ileostomy within two weeks. Danish medical bulletin. 2010;57(6):A4157.
16. Danielsen AK, Park J, Jansen JE, Bock D, Skullman S, Wedin A, et al. Early Closure of a Temporary Ileostomy in Patients With Rectal Cancer: A Multicenter Randomized Controlled Trial. Annals of surgery. 2016.
17. Pilgrim CH, McIntyre R, Bailey M. Prospective audit of parastomal hernia: prevalence and associated comorbidities. Diseases of the colon and rectum. 2010;53(1):71-6.
18. Shabbir J, Chaudhary BN, Dawson R. A systematic review on the use of prophylactic mesh during primary stoma formation to prevent parastomal hernia formation. Colorectal disease : the official journal of the Association of Coloproctology of Great Britain and Ireland. 2012;14(8):931-6.
19. Pianka F, Probst P, Keller AV, Saure D, Grummich K, Buchler MW, et al. Prophylactic mesh placement for the PREvention of paraSTOmal hernias: The PRESTO systematic review and meta-analysis. PloS one. 2017;12(2):e0171548.
20. Nikberg M, Sverrisson I, Tsimogiannis K, Chabok A, Smedh K. Prophylactic stoma mesh did not prevent parastomal hernias. International journal of colorectal disease. 2015;30(9):1217-22.
21. http://meetinglibrary.asco.org/ record/147027/abstract.
22. Wicks P, Massagli M, Frost J, Brownstein C, Okun S, Vaughan T, et al. Sharing health data for better outcomes on PatientsLikeMe. Journal of medical Internet research. 2010;12(2):e19.
23. Chretien KC, Kind T. Social media and clinical care: ethical, professional, and social implications. Circulation. 2013;127(13):1413-21.
24. Heitzmann CA, Merluzzi TV, Jean-Pierre P, Roscoe JA, Kirsh KL, Passik SD. Assessing self-efficacy for coping with cancer: development and psychometric analysis of the brief version of the Cancer Behavior Inventory (CBI-B). Psycho-oncology. 2011;20(3):302-12.


