Komplikationer efter bariatrisk kirurgi
2018-04-18 / Svensk Kirurgi / Volym 76 / Nr 2 / 2018
Kraftig övervikt medför påtagligt ökad risk för förtida död. BMI 40 förkortar livet med i genomsnitt tio år(5). Bariatrisk kirurgi kan förlänga överlevnaden(6), framförallt hos diabetiker där studier påvisat en sänkning av femårsmortaliteten från 5,8 procent till 1,8 procent(7). Nära en procent av Sveriges befolkning har genomgått bariatrisk kirurgi(1). Mortaliteten i samband med ingreppen är idag låg och ligger runt 0,6 promille(2,3) (för gallkirurgi 1,5 promille(4)). Cirka tre procent procent av de som opereras drabbas dock av tidiga operationskrävande komplikationer(2,3). Kirurgen Per Videhult beskriver här hur moderna bariatriska ingrepp går till, hur det normala postoperativa förloppet ser ut och komplikationer som kan förekomma.

Per Videhult
Västerås
pervidehult@yahoo.se
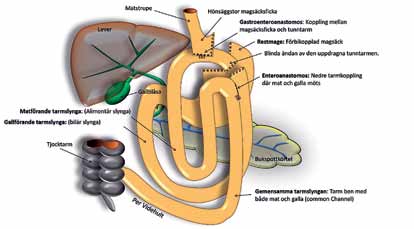
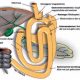
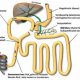
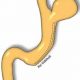
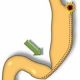
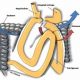
De vanligaste bariatriska ingreppen i Sverige är idag gastric bypass, som står för 63 procent av ingreppen och gastric sleeve (33%)(Fig 1 och 2). Dessutom genomgår årligen ett 50-tal patienter duodenal switch(2) (Fig 3).
Moderna bariatriska operationer
Viktnedgången är i storleksordningen 40 procent efter duodenal switch, 30 procent efter gastric bypass och 25 procent efter gastric sleeve(8). Duodenal swich medför en påtagligt ökad risk för svårbehandlad malnutrition och utförs därför sällan. Samtliga ingrepp har en positiv effekt på obesitasrelaterade metabola sjukdomar såsom hypertoni, hyperlipidemi, sömnapné och diabetes. Omkring 66 procent av patienter med typ II diabetes kan helt sluta med all diabetesmedicinering efter operationen(8).
Normalt postoperativt förlopp
Nästan alla bariatriska operationer utförs idag laparoskopiskt, ingreppet tar cirka 60 min och patienten kan vanligen skrivas ut första dygnet(8). Sjukskrivningen överstiger sällan två veckor. Postoperativt ska patienten kunna dricka och röra sig obehindrat.
Smärta ska endast förekomma lokalt där portarna suttit. Om så ej är fallet bör komplikation misstänkas.
Anatomiska konsekvenser
Den förändrade anatomin efter bariatriska operationer kan få kliniska konsekvenser om patienten drabbas av komplikationer.Vid gastric bypass kopplas i stort sett hela ventrikeln, duodenum och första delen av jejunum bort. I denna del av mag-tarmkanalen produceras dagligen litervis med galla, bukspott och magsaft. Vid ileus kan den bortkopplade ventrikeln snabbt fyllas och i värsta fall perforera. Massiv dilatation av den urkopplade ventrikeln är ett potentiellt livshotande tillstånd. Vid suspekt ileus måste man därför vara aktiv i sin handläggning och tidigt utföra CT för att utesluta eller kunna behandla eventuell massiv dilation av den urkopplade ventrikeln.
Passageröntgen har begränsat värde vid ileusmisstanke hos GBPopererade. Om hindret finns i den förbikopplade delen passerar den nedsvalda kontrasten obehindrat till kolon, kräkningar saknas och patienten kan i vissa fall även dricka normalt.
Läckage eller hotande perforation på grund av dilatation av den urkopplade ventrikeln har ofta beskedliga initiala symtom men ska, om misstanke föreligger, handläggas akut med kirurgisk bedömning även jour- och nattetid. Avsaknad av specialist inom bariatrisk kirurgi får inte fördröja eventuell reoperation.
Komplikationer
Komplikationer efter bariatrisk kirurgi kan indelas i tidiga (inom 30 dagar) och sena komplikationer. De tidiga tillstöter ofta redan de första dygnen. Hit hör: läckage (ca 1% av opererade patienter)(2,3), blödning (2%)(2,3), stopp i ventrikeltuben efter gastric sleeve, djup infektion (<1%)(2,4), tidig ileus (ca 1%)(2,3), porthålsherniering, stopp i enteroanastomoseng. Porthålsbråck och infektion
Bukväggsbråck kan vara svåra att upptäcka kliniskt hos obesa patienter, var därför frikostig med datortomografi om porthålsbråck inte kan uteslutas. Djupa infektioner orsakas oftast av små läckage.
Blödning
Stapelradsblödningar in i den urkopplade ventrikeln eller den nedre enteroanastomosen efter gastrisk bypass är inte åtkomliga med gastroskop men lyckligtvis ovanliga. Om blödningen inte avstannar måste patienten opereras och stapelraderna sys över. Enteroanastomosen går ej att nå med gastroskop efter gastric bypass och därför bör diatermi användas med försiktighet för att minska risken för skada på suturraden med läckage som följd.
Klicka på bilderna för att läsa mer.
Passagehinder efter gastric sleeve
Tidiga kräkningar eller nutritionssvårigheter efter gastric sleeve kan bero på stopp i ventrikeln. Detta kan orsakas av förträngning, vridning, knickning eller av att för mycket av ventrikelns fundusdel lämnats kvar. Diagnosen kan vara svår att ställa med gastroskop, men syns på passageröntgen. Tillståndet kan kräva reoperation med resektion av fundus eller konvertering till gastric bypass(10).
Hinder i enteroanastomosen
Efter gastric bypass (och duodenal switch) kan akut stopp i enteroanastomosen uppstå av koagler, svullnad eller knickbildning. De initiala är ofta diskreta. Hicka och obehag under vänster revbensbåge ses ibland tidigt. Kräkningar förekommer inte alltid och patienten kan ofta dricka relativt obehindrat. Diagnosen ställs med CT vid akut stopp. Behandlingen är kirurgisk. Några patienter drabbas efter operationen av kroniska intermittenta passageproblem. Vid kroniska besvär är bilden ofta mindre tydlig såväl kliniskt som radiologiskt, och man tvingas ibland rekonstruera anastomosen enbart på den kliniska misstanken. Genomlysningsundersökning där patienten äter mat blandad med kontrast kan ibland ge diagnosen. Vid isolerat stopp i den gallförande tarmslyngan tidigt efter operation räcker det ibland med inläggning av temporär gastrostomikateter i den förbikopplade restventrikeln. Efter något dygn brukar passagen över anastomosen komma igång och gastrostomikatetern kan stängas. Patienten kan skrivas ut för att återkomma för kateterdragning efter fyra veckor. Vid kvarstående höga backflöden i katetern måste enteroanastomosen rekonstrueras.
Läckage
Läckage kan uppstå efter alla bariatriska operationer. Vanligast är anastomosläckage, men det kan även uppstå till följd av tång- eller diatermiskador. Esofagusnära läckage efter gastric sleeve eller läckage i gastroenteroanastomosen efter gastric bypass sitter ovan revbensbågen och ger inte alltid bukstatus. Läckaget kan vara täckt av intraperitonealt fett, vilket ytterligare kan maskera symtomen och göra läckagen svårupptäckta på röntgen. Feber, pulsstegring och peritonitstatus är ofta sena tecken.
För diagnos krävs vanligen laparoskopi eller laparotomi. Vid läckage har man ett kort tidsintervall där läckaget går att åtgärda relativt enkelt (defekten sys över, eventuell drän- och antibiotikabehandling). Missas detta försämras patienten, vävnaderna blir inflammerade och sköra med risk för nya läckage. Sent upptäckta läckage resulterar inte sällan i långa och komplicerade vårdförlopp med IVA-vård, multipla reoperationer och ibland mortalitet. Det är viktigt att inte fördröja tiden till operation med radiologi om läckage ändå inte kan uteslutas hos en påverkad patient.
Slitsileus/inre herniering
Slitsileus är en vanlig orsak till sena reoperationer efter gastric bypass(12). Vid operationen bildas mesenteriella slitsar bakom enteroanastomosen samt bakom den till ventrikelfickan uppdragna tunntarmsslyngan. I dessa slitsar kan tunntarmen dras in och fastna vilket ger upphov till buksmärtor, ileus eller i värsta fall tarmischemi. Numer stängs alltid slitsarna i samband med operation men efter viktnedgång kan förslutningarna börja glipa(12). Symtomen är varierande, allt ifrån låggradig magkatarrsliknande molvärk till svår, outhärdlig smärta om blodcirkulationen till tarmen påverkats. Besvären kan vara intermittenta. Datortomografi med intravenös och peroral kontrast kan visa typisk bild med virvelfenomen i tunntarmsmesenteriet och dess blodkärl, utspänd ventrikelrest samt peroral kontrast som backat upp i duodenum eller den urkopplade ventrikeln. Ibland ses fri vätska.
Vid typiska och påtagliga symtom opereras patienten även i frånvaro av röntgenologiska fynd. Svår smärta hos allmänpåverkad patient talar för påverkad tarmcirkulation varvid operation måste ske omedelbart. Vid operationen reponeras hernierad tarm och slitsarna försluts. Det kan vara svårt att laparoskopiskt orientera sig bland tarmslyngorna. Ett tips är att följa tunntarmen från caekum i proximal riktning. Slitsförslutning kan ibland försämra funktionen i enteroanastomosen med passageproblem som följd.
Förlångsammad återhämtning
Patienter som genomgått bariatrisk kirurgi har mindre näringsdepåer och därigenom svårare att ta igen förlorade energi- och vätskereserver i samband med akut sjukdom9 . Redan före insjuknandet kan de ha uttalad näringsbrist. Detta gäller speciellt patienter som genomgått duodenal switch hos vilka man även kan se mycket låga kalcium- och albuminvärden. Låga albuminnivåer medför ökad risk för sårruptur och anastomosinsufficiens. Dessa patienter kan därför behöva nutritionsbehandling före kirurgi. Utöver albumin och kalcium är det viktigt att kontrollera järnstatus, B12 och folat(6). Om patienten haft svårt att försörja sig en tid kan även tiaminförråden vara uttömda varvid B1-injektioner bör ges på vida indikationer för att förebygga Wernicke-Korsakoffs-syndrom(9).
Referenser
1. Opublicerade data från Scandinaviskt obesitas register.
2. Årsrapport 2016 del 1, Skandinaviska obesitasregistret, Operationsstatistik och tidiga komplikationer http://www.ucr. uu.se/soreg/component/edocman/arsrapport-2016-del-1
3. Stenberg E, Szabo E, Agren G, et al. Early complications after laparoscopic gastric bypass surgery: results from the Scandinavian Obesity Surgery Registry. Ann Surg. 2014 Dec;260(6):1040-7.
4. Sandblom G, Videhult P, Crona Guterstam Y et al. Mortality after a cholecystectomy: a population-based study. HPB (Oxford). 2015 Mar;17(3):239-43.
5. Prospective Studies Collaboration, Whitlock G, Lewington S, Sherliker P et al. Body-mass index and cause-specific Översiktsartikel mortality in 900 000 adults: collaborative analyses of 57 prospective studies. Lancet. 2009 Mar 28;373(9669):1083-96. Prospective Studies Collaboration.
6. Sjöström L1, Narbro K, Sjöström CD, Karason K Effects of bariatric surgery on mortality in Swedish obese subjects. N Engl J Med. 2007 Aug 23;357(8):741-52.
7. Eliasson B, Liakopoulos V, Franzén S, et al. Cardiovascular disease and mortality in patients with type 2 diabetes after bariatric surgery in Sweden: a nationwide, matched, observational cohort study. Lancet Diabetes Endocrinol. 2015 Nov;3(11):847-54.
8. SOReg Årsrapport 2015 del 2 Skandinaviska obesitasregistret Uppföljning, viktförändringar, förändring av samsjuklighet, långsiktiga komplikationer och kvalitetsindikatorer på kliniknivå. http://www.ucr. uu.se/soreg/component/edocman/2016- 10-19-arsrapport-2015-del-2
9. Nordiska riktlinjer för monitorering och supplementering med vitaminer/mineraler samt uppföljning efter obesitaskirurgi. Expertgruppsrekommendationer tillgänglig på: http://sfok.se/wp-content/ uploads/2013/10/Nordiska-riktlinjerobesitaskirurgi-april2017.pdf
10. El-Sayes IA, Frenken M, Weiner RA Management of leakage and stenosis after sleeve gastrectomy. Surgery. 2017 Sep;162(3):652-661.
11. Nedelcu M, Manos T, Cotirlet A, et al. Outcome of leaks after sleeve gastrectomy based on a new algorithm adressing leak size and gastric stenosis. Obes Surg. 2015 Mar;25(3):559-63 12. Stenberg E, Szabo E, Ågren G, et al. Closure of mesenteric defects in laparoscopic gastric bypass: a multicentre, randomised, parallel, open-label trial. Lancet. 2016 Apr 2;387(10026):1397-1404.