Lokalrecidiv av rektalancer
2018-04-18 / Svensk Kirurgi / Volym 76 / Nr 2 / 2018
Karin Westberg disputerade på Karolinska Institutet 1 december 2017 med en avhandling om lokalt återfall av rektalcancer Locally recurrent rectal cancer – aspects on management, surgery and outcome”. Här presenterar hon i kort format sina studier.

Karin Westberg
Stockholm
karin.westberg@sll.se
Omkring 2000 svenskar drabbas varje år av rektalcancer, vilket gör sjukdomen till den sjätte vanligaste cancerformen. Sjukdomen drabbar i huvudsak äldre och är något vanligare hos män än hos kvinnor. Behandlingen innefattar kirurgi, med eller utan preoperativ strålbehandling och i vissa fall även cytostatika. De operationsmetoder som vanligen används är främre resektion, rektumamputation och Hartmanns operation.
Bakgrund
Det har skett en markant förbättring avseende prognosen för patienter med rektalcancer under de senaste decennierna, från att ha varit ett tillstånd med upp till 40 procent lokalrecidiv till en frekvens på mellan Avhandlingsreferat fem–tio procent idag1,2. Denna utveckling kan förklaras av flera faktorer, framför allt introduktionen av total mesorektal excision (TME) som standardiserad kirurgisk teknik och tillämpning av preoperativ strålbehandling på vissa grupper. En standardiserad användning av magnetkamera (MR) för preoperativ staging, utbredd användning av multidisciplinära terapikonferenser (MDT eller MDK), standardiserade uppföljningsprogram och inte minst en löpande registrering via kvalitetsregister har också bidragit.
Lokalrecidiv
Ett lokalrecidiv innebär en återväxt av tumör i lilla bäckenet efter tidigare kirurgisk resektion av rektalcancer. Typiska symptom är liksom vid primär rektalcancer blod i avföringen och förändrade avföringsvanor, men variationen är stor beroende på recidivets lokalisation och tidigare kirurgisk behandling. Blödningar från vagina, perineal smärta, urinträngningar eller hematuri är inte ovanligt. En viss andel av patienterna är asymptomatiska vid diagnos och upptäcks tack vare planerade kontroller. Majoriteten recidiv uppkommer inom två år och mer än 90 procent diagnosticeras inom fem år(3,4). Den basala utredningen innefattar MR, datortomografi (DT), biopsi och i vissa fall PET-DT.
Behandling
Radikal resektion av tumören är enda chansen till bot och resektionerna kan bli omfattande. Tumörens lokalisation i kombination med patientens hälsotillstånd är av avgörande betydelse för möjligheten till kirurgi. En patient med ett isolerat anastomosrecidiv kan ofta behandlas med enbart rektumamputation, medan en rektumamputerad patient med recidiv omfattade både genitala organ och urinblåsa bör opereras med bäckenutrymning med Brickerblåsa och urostomi. Tumörer i anslutning till sakrum eller laterala bäckenväggen är mest svårbehandlade, då de kan engagera iliacakärl, uretärer och lumbosakrala nervrötter. Där är en radikal resektion inte alltid möjlig, men sakrektomi och hemipelvektomi kan utföras i selekterade fall. Patienter som inte tidigare strålbehandlats bör erhålla preoperativ strålning(5) .
Om kurativt syftande behandling inte bedöms möjlig på grund av alltför omfattande lokal tumörväxt, inoperabel fjärrspridning eller komorbiditet, gäller palliativ behandling. Detta innebär cytostatika, strålning, kirurgisk intervention eller best supportive care. Av de patienter som genomgår radikal resektion av lokalrecidiv kan upp till 60 procent överleva i fem år, medan överlevnaden för samtliga lokalrecidivpatienter är 10–15 procent(6,7). Sjukdomen innebär ofta svårt lidande med blödningar, smärta, fistlar och återkommande infektioner.

Kursdeltagare från Karolinska Institutet tillsammans med de kinesiska värdarna.
Lokalrecidiv i Sverige
Uppföljningsdata avseende patienter med rektalcancer rapporteras till Svenska KolorektalCancerRegistret (SCRCR) efter ett, tre och fem år och informationen inkluderar även diagnos av lokalrecidiv eller fjärrmetastaser. Uppgifter angående fortsatt handläggning och behandling av dessa patienter rapporteras dock inte, varför kunskapen om vad som sedan händer är begränsad. En tidigare kohortstudie har undersökt lokalrecidiv i en Stockholmspopulation(8). Någon kartläggning på nationell nivå har dock inte tidigare utförts och specifika behandlingsriktlinjer saknas.
Syfte, design, studiepopulation och datainsamling
Det övergripande syftet med avhandlingen var att studera utredning, behandling och prognos hos patienter med lokalrecidiv i Sverige. Studiepopulation, metod för datainsamling och utfallsmått för respektive delarbete sammanfattas i Tabell 1. Studiedesignen var genomgående retrospektiva kohortstudier med prospektivt insamlad data. I samtliga delarbeten inkluderades alla patienter som opererats med abdominell resektion av primär rektalcancer stadium I-III under perioden 1995–2002 och med en lokalrecidivdiagnos rapporterad till SCRCR. Patienter med fjärrmetastaser diagnostiserade före eller samtidigt som lokalrecidivet exkluderades. Delarbete I baserades på enbart registerdata medan delarbete II-IV i huvudsak baserades på journaldata från 730 journaler insamlade från totalt 76 sjukhus. Journalerna granskades av mig enligt ett särskilt protokoll där jag inhämtade uppgifter avseende primärtumören och dess behandling liksom uppgifter om lokalrecidivet och dess symptom, utredning, lokalisation, behandling, utfall och uppföljning. På så vis skapades ett nytt register med validerade data gällande primärtumören och nya data beträffande lokalrecidiven (Figur 1).
Ålder och resektion viktigast
Delarbete I syftade till att undersöka skillnader i överlevnad mellan patienter som får tidigt lokalrecidiv jämfört med de som får senare. Flera tidigare studier har antytt att patienter med tidigt recidiv har en sämre prognos, medan andra studier inte har kunnat påvisa någon skillnad(9-11).
I detta arbete inkluderades 386 patienter som enligt SCRCR opererats med R0-resektion för primär rektalcancer mellan 1995–2002 och därefter utvecklat lokalrecidiv. Patienterna delades in i två grupper. De som fått sitt recidiv inom tolv månader efter primäroperationen benämndes tidiga recidiv och de som fått sin diagnos efter tolv månader eller mer klassades som sena recidiv.
Tjugofem procent av patienterna fick tidiga och 75 procent fick sena recidiv. Patienter med primärt tumörstadium III och tidigare icke strålade patienter var signifikant vanligare i gruppen med tidiga recidiv. Mediantiden till recidiv var två år för de som erhållit strålbehandling i samband med primärtumören och 1,5 år för de som enbart behandlats med kirurgi (p=0.004).
Medianöverlevnad räknat från lokalrecidivdiagnos var 1,2 år sett till alla patienter. Det var ingen signifikant skillnad i överlevnad mellan patienter med tidiga respektive sena recidiv. Patientens ålder vid diagnos och om resektion av lokalrecidivet utförts eller ej hade störst betydelse för prognosen.
Faktorer som styr recidivkirurgi
Kurativt syftande kirurgi är enda chansen till bot för patienter med lokalrecidiv. I Delarbete II ville vi ta reda på vilka faktorer som faktiskt påverkar detta beslut, då det tidigare är mycket lite undersökt. Vi ville dessutom undersöka hur dessa faktorer påverkar överlevnaden hos de patienter som får kurativt syftande behandling.
Liksom i delarbete I inkluderades patienter som opererats för primär rektalcancer mellan 1995–2002, men denna gång inkluderades både R0- och R1-resecerade patienter. Den initiala selektionen baserades på uppgifter från SCRCR, men uppgifter avseende primärtumör och recidiv inhämtades från journalkopior från behandlande sjukhus.
Knappt 85 procent av patienterna var symptomatiska vid diagnos och det vanligaste symptomet var smärta (30 %). En dryg tredjedel (35 %) fick kurativt syftande behandling. Faktorer som signifikant ökade sannolikheten för detta var låg ålder, symptomfrihet vid diagnos och ett lokalrecidiv enbart beläget i tarm, urinvägar eller inre könsorgan. Även faktorer relaterade till primärtumören spelade roll. Patienter som opererats med främre resektion och med lägre stadium av primärtumören (stadium I–II) blev i större utsträckning behandlade med kurativ intention.
Vid undersökning av enbart de patienter som behandlats med kurativ intention, så innebar förekomst av samma faktorer som ovan även en förbättrad överlevnad. Av de som behandlats med kurativ intention var femårsöverlevnaden 23 procent (Figur 2), medan motsvarande siffra var nio procent för alla inkluderade patienter sammantaget.
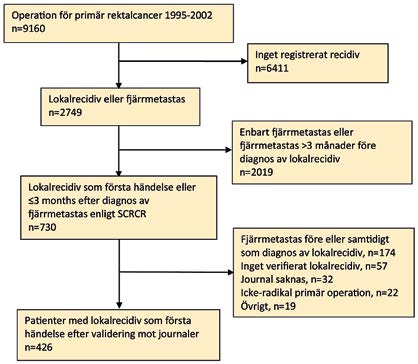
Figur 1. Flow-chart över inkluderade patienter i delarbete II-IV.
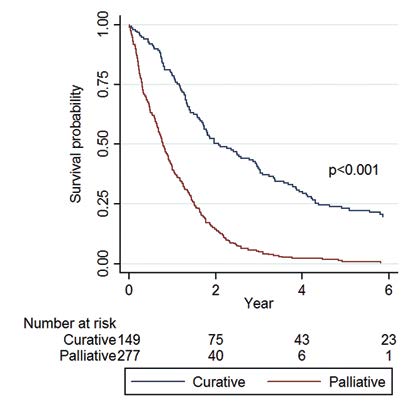
Figur 2. Kaplan-Meier-kurva som illustrerar överlevnad hos de patienter som behandlats med kurativ respektive palliativ intention i delarbete II. P-värdet anger skillnad i överlevnad beräknat med log-rank-test.
Regionala och historiska skillnader
I delarbete III undersöktes potentiella skillnader mellan olika tidsperioder och behandlande regioner avseende behandlingsintention eller resultat av kirurgin. Vi tittade även på prognosen baserat på radikalitetsutfall. Samma 426 patienter som ingick i arbete II analyserades. Resultaten under tre tidsperioder (1995–1998, 1999–2002, 2003–2007) och sex behandlande regioner jämfördes.
Varken region eller tidsperiod hade någon betydelse för val av behandlingsintention eller kirurgisk radikalitet. Däremot hade andelen patienter med lokalrecidiv beläget utanför tarm, urin- och könsorgan signifikant ökat över tid och dessa patienter löpte fem gånger högre risk för ett icke-radikalt (R1/R2) utfall av kirurgin (OR 5,02, 95 % CI: 2,25-11,21). För de 15 procent där R0-resektion kunde uppnås var överlevnaden god, 43 procent levde efter fem år, jämfört med 14 procent för R1-opererade och fyra procent för R2-opererade.
Den vanligaste första negativa händelsen (dvs re-recidiv, fjärrmetastas eller död) efter resektion av recidivet var fjärrmetastaser. Den enda faktor som signifikant ökade risken för negativ händelse var icke-radikal resektion, där R1-opererade patienter hade en fördubblad risk jämfört med R0-opererade (HR 2.04, 95 % CI: 1,22–3,40).
Kirurgisk behandling
I delarbete IV undersöktes den faktiskt givna behandlingen hos de patienter som inkluderats i arbete II och II, nu utan hänsyn till behandlingsintention. En dryg tredjedel (35 %) behandlades med kirurgisk resektion. Hos dessa var rektumamputation det vanligaste ingreppet, vilket utfördes hos drygt hälften. Endast tio procent av de resecerade patienterna genomgick bäckenutrymning. Ett intressant fynd var att det sjukhus som utförde flest resektioner opererade 23 patienter under den studerade perioden medan ett flertal sjukhus enbart opererade en patient.
En knapp femtedel av patienterna (19 %) opererades palliativt utan tumörresektion och där var stomiuppläggning det vanligaste ingreppet, följt av intestinal bypass och explorativ laparotomi. Postoperativa komplikationer var vanligare hos de patienter som genomgått tumörresektion jämfört med de som genomgått annan typ av kirurgi (42 vs 27 %, p=0,022) men 30-dagarsmortaliteten var högre hos de som genomgått kirurgi utan resektion (10 vs 1 %, p=0,002). Förekomst av komplikationer medförde en sämre överlevnad i båda grupperna. Den viktigaste faktorn för en god prognos var dock ett radikalt borttagande av recidivet.
Samarbete och selektion
Sammanfattningsvis så visar denna avhandling att endast en minoritet av patienterna med lokalrecidiv behandlades med kurativ intention och att ett radikalt borttagande av recidivet är nödvändigt för en god prognos. Tid till recidiv hade ingen betydelse för prognosen, varför denna faktor inte bör räknas med vid ställningstagande till behandling. Flera faktorer hade inflytande på urvalet av patienter för kurativt syftande behandling och samma faktorer påverkade även överlevnaden, varför urvalet tycks vara adekvat. Kirurgisk behandling av lokalrecidiv är komplex och kan kräva kunskap och engagemang från flera kirurgiska specialiteter.
Det är möjligt att ett mer utvecklat multidisciplinärt omhändertagande kan förbättra selektionen och behandlingsresultaten ytterligare, vilket återstår att visa i framtida studier.
Referenser
1. Martling AL, Holm T, Rutqvist LE, Moran BJ, Heald RJ, Cedemark B. Effect of a surgical training programme on outcome of rectal cancer in the County of Stockholm. Stockholm Colorectal Cancer Study Group, Basingstoke Bowel Cancer Research Project. Lancet 2000;356:93-6.
2. van den Brink M, Stiggelbout AM, van den Hout WB, et al. Clinical nature and prognosis of locally recurrent rectal cancer after total mesorectal excision with or without preoperative radiotherapy. J Clin Oncol 2004;22:3958-64.
3. Merkel S, Meyer T, Gohl J, Hohenberger W. Late locoregional recurrence in rectal carcinoma. Eur J Surg Oncol 2002;28:716-22.
4. Bokey EL, Ojerskog B, Chapuis PH, Dent OF, Newland RC, Sinclair G. Local recurrence after curative excision of the rectum for cancer without adjuvant therapy: role of total anatomical dissection. Br J Surg 1999;86:1164-70.
5. Beyond TMEC. Consensus statement on the multidisciplinary management of patients with recurrent and primary rectal cancer beyond total mesorectal excision planes. Br J Surg 2013;100:E1-33.
6. Hansen MH, Balteskard L, Dorum LM, Eriksen MT, Vonen B, Norwegian Colorectal Cancer G. Locally recurrent rectal cancer in Norway. Br J Surg 2009;96:1176-82.
7. Bhangu A, Ali SM, Darzi A, Brown G, Tekkis P. Meta-analysis of survival based on resection margin status following surgery for recurrent rectal cancer. Colorectal Dis 2012;14:1457-66.
8. Palmer G, Martling A, Cedermark B, Holm T. A population-based study on the management and outcome in patients with locally recurrent rectal cancer. Ann Surg Oncol 2007;14:447-54.
9. Huh JW, Kim CH, Lim SW, Kim HR, Kim YJ. Early recurrence in patients undergoing curative surgery for colorectal cancer: is it a predictor for poor overall survival? Int J Colorectal Dis 2013;28:1143-9.
10. Park JK, Kim YW, Hur H, et al. Prognostic factors affecting oncologic outcomes in patients with locally recurrent rectal cancer: impact of patterns of pelvic recurrence on curative resection. Langenbecks Arch Surg 2009;394:71-7.
11. Shoup M, Guillem JG, Alektiar KM, et al. Predictors of survival in recurrent rectal cancer after resection and intraoperative radiotherapy. Dis Colon Rectum 2002;45:585-92.


