Poängbedömningen i Svenska kolorektalcancerregistret
2015-09-29 / Svensk Kirurgi / Volym 73 / Nr 4 / 2015
Sverige är världsledande när det gäller kliniska kvalitétsregister. Data från registren kan användas för årsrapporter och forskning men i en ideal situation kan de även användas av klinikföreträdare och beslutsfattare för organisationsoptimering och resursallokering. Lars Påhlman och styrgruppen för kolorektalcancerregistret visar här hur registerdata kan användas för att belysa kvalitetsmått på kliniken.
Lars Påhlman, Uppsala
Ingvar Syk, Lund Anna Martling,
Stockholm Annika Sjövall,
Stockholm Karl Kodeda, Göteborg
För Styrgruppen för kolorektalcancerregistret
I dagarna publiceras 2014 års data från Svenska kolorektalcancerregistret. Svenska kirurger kan vara stolta. Våra resultat håller mycket hög internationell standard! Det finns trots detta förbättringar att göra och registret är en utmärkt plattform för att utveckla och förbättra sjukvården samt för att bedriva forskning på. Det är glädjande att konstatera att det finns idag ett 60-tal forskningsprojekt som pågår.
Transparens
Sedan flera år har vi en transparent poängbedömning där resultaten från varje enskild klinik presenteras. I början kunde man få både plus- och minuspoäng baserade på standarddeviationer. Majoriteten av alla sjukhus hade 0 poäng och det blev ingen ”förbättring”. För tre år sedan gjordes poängsystemet om med variabler uppdelade i effekt- och processmått där målen är högt satta men ändå nåbara. Flera av dessa mål har används i Socialstyrelsens nationella jämförelser och nu senast i Cancerfondens rapport som kom i maj 2015. Samtliga landsting kritiserades hårt för att inget av dem nådde målen och kritiska kommentarer fanns i både dagspress och TV. Det blev dock en skev debatt eftersom det inte framgick hur målen var satta, varför styrgruppen klargjorde detta med en debattartikel i Dagens medicin veckan därpå, där vi förklarade varför inte målen nåtts. Men den stora frågan kvarstår. Jobbar klinikerna med att nå målen? Man kan uppleva en viss tveksamhet och därför skriver vi denna debattartikel i Svensk Kirurgi.
Syfte med poängen
I tabellerna 1–3 framgår det vilka effekt- respektive processmått som poängsätts för rektalcancer och hur minuspoängen fördelas om inte målet nås. Koloncancermåtten är snarlika. När vi införde det nya systemet för tre år sedan blev det en tuff debatt. Många sjukhus var irriterade för att man fick så många minuspoäng och framförde att man inte kunde göra såhär. Man tittade på grannen och sa ”varför har grannen så få minuspoäng?” samt sa att ”våra patienter är mycket sjukare”. Men syftet är att titta på sin egen verksamhet, inte att göra en ranking av sjukhusen utifrån totalpoäng. Poängen är inte viktade och går inte att jämföra mot varandra. Det är arbiträra mål som vi ändå bedömer vara nåbara vilket framgår av att nästan alla mål nås av något sjukhus. Meningen är alltså att titta över sina resultat och göra förbättringar och därigenom få bort minustecken.
Flera mål är tuffa såsom postoperativ mortalitet, canceröverlevnad och lokalrecidiv vilket kan belasta resultatet vissa år då det är ovanliga händelser. Andra mål är dock betydligt enklare att nå. Enklast av alla är täckningsgrad för uppföljningen liksom ledtiderna som ju är en organisatorisk fråga. Det är inte rimligt att det ska ta i median två månader i Sverige för en patient att starta strålbehandlingen efter MDT-konferensen. Målet är två veckor vilket gäller start till all behandling som kirurgi, cytostatika eller strålbehandling. Mål som inte nås är PADsvaren, där det krävs minst 12 lymfkörtlar bedömda i resektatet, samt sköljning av rektum. Det är prognostiskt viktiga mått där man relativt enkelt borde kunna nå målen, genom att prata med sina patologer, respektive förbättra sina rutiner. Ytterligare mål som borde ligga oss varmt om hjärtat är deltagande i nationella studier där många kliniker får flera minus.
Vilka mål ska vi ha?
I figur 1 och 2 visas medianpoängsumman för riket för rektalcancer respektive koloncancer. Motsvarande figurer i de rykande färska årsrapporterna särredovisar utvecklingen för varje sjukhus som opererar kolorektal cancer. Beträffande rektalcancer har bara ett fåtal av sjukhusen förbättrat sin minushög. För koloncancer ser det antytt bättre ut. Vad beror det på att så många sjukhus står och ”stampar” på samma nivå? Är våra mål orealistiska? Vi tror inte det. Varför ”kapar” vi då inte fler minustecken? Handen på hjärtat alla kolorektalkirurger i Sverige; hur använder vi den här rapporten? Rannsakar vi vår verksamhet och vardag och gör vi något åt våra minuspoäng? Försöker vi få igång logistiken och prata med patologer och andra i processen så att vi får bort minuspoängen? Hinns det inte med behöver vi nog omprioritera. Har vi våra klinikchefer och sjukhusledningar med oss? Vissa saker kostar pengar.
Vi hoppas att detta debattinlägg skall vara en ögonöppnare så att vi ser en förbättring när 2015 års rapport kommer om ett år. Det är orimligt att ingen förbättring över tid sker avseende minuspoängen. Vi måste ta dem till oss. Poängsystemet är ett fantastiskt instrument och skall ses som ett hjälpmedel för att göra förbättringar för våra patienter.

Effektmått
A Radikalt opererad enligt kirurg och patolog, 2014
B 30 dagars mortalitet, 2012-2014
C Relativ 3-års överlevnad, 2007-2014
D Lokalrecidiv inom 3 år, ej preop strål, 2009-2011
E Lokalrecidiv inom 3 år, preop strål, 2009-2011
F Perop tarmperforation, 2012-2014
G Cirkumferentiell marginal (CRM), andel ≥ 1.0 mm, 2014
Processmått
H Väntetid från diagnos till behandlingsstart, andel inom 6 veckor, 2014
I Väntetid från operation till PAD svar, andel inom 3 veckor, 2014
J Väntetid från operation till adjuvant behandling planerad, andel inom 8 veckor, 2012-2014
K Väntetid från preop MDT till start av preop strålbehandling, andel inom 2 veckor, 2014
L Täckningsgrad, anmälan, 2014
M Komplett staging, 2014 N Preoperativ MDT, 2014
O Ackrediterad kolorektal kirurg och/eller specialist med kolorektal inriktning, 2014
P Antal undersökta körtlar ≥ 12, 2014
Q Sköljning, 2014
R Ikryssade PAD rutor, 2014
S Postoperativ MDT, 2014
T Inkluderad i studie, 2014
U Täckningsgrad, uppföljning, 2009 och 2011


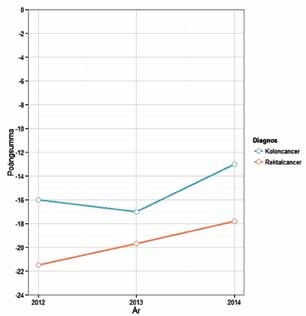
Figur 1. Processmått över tid i Sverige
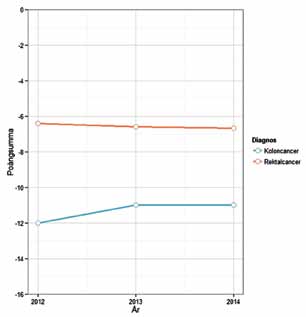
Figur 2. Effektmått över tid.
