Komplex bukväggsbråckskirurgi – no place for lone wolves
2015-11-04 / Svensk Kirurgi / Volym 73 / Nr 5 / 2015
Svensk förening för innovativ kirurgi (SIKT) anordnade två symposier om bukväggsbråckkirurgi under Kirurgveckan 2015 i Örebro. Såväl nationella som internationella föreläsare ritade en mycket utförlig bild av de aktuella behandlingsmodaliteterna även om livliga diskussioner avslöjade att man ofta ännu inte kunnat enas om en gyllene standard i de delvis mycket komplexa och facettrika sjukdomsbilderna.

Hans Lederhuber
hans.lederhuber@liv.se
Torsby

Franziska Stiede
franziska.stiede@liv.se
Torsby
Ursula Dahlstrand (KS) ledde publiken med en mycket professionell och enande moderation genom två symposier; ”Tricks of the Trade in Ventral Hernia Surgery” och ”Komplexa bukväggsrekonstruktioner – när både kirurg och plastikkirurg behövs”. Under det sistnämnda visades ett exemplariskt samarbete mellan SIKT och Svensk Plastikkirurgisk Förening (SPKF). Ett fint exempel på en välfungerande kommunikation mellan olika specialiteter.
Vi inleder detta referat med ett föredrag från fredagen men som ger en bra bakgrund. Professor Wilhelm Graf (Akademiska Sjukhuset) gav en mycket väl strukturerad repetition av etiologin och patofysiologin bakom de stora bukväggsbråcken. Det redogjordes för indelning i de kongenitala orsakerna och i de förvärvade orsakerna till bråck (ärrbråck, infektioner, tumörer, trauma). Dessutom kartlade professor Graf hur patofysiologin leder till väsentliga problem, inte minst för patienter utan också för operatörerna:
• loss of domain (bukorgan till större delar utanför bukhålan)
• retraktion av bukmuskulaturen (→ nedsatt funktion → sämre tarmskydd, nedsatt krystförmåga, andningsproblem)
• bukorgan i bråcksäcken
• utveckling av enterokutana fistlar
• hudproblem
Skräddarsydd bråckkirurgi
Agneta Montgomery (SUS Malmö) visade hur man kan förhindra och möta dessa problem: primärprevention av iatrogena bråck är ett måste för dagens kirurger och det finns en arsenal av tekniker som hjälper till att förhindra iatrogena bråck från början. Agneta påminde om att hålla sig till basala kirurgiska principer såsom att minimera skadan till bukväggen vid indexoperation, att stänga såret enligt 4:1-regeln och att optimera patienterna preoperativt.
Står man sedan ändå inför operation av ett främre bukväggsbråck finns en rad frågor som man får svara på som kirurg:
– Vad önskar sig patienten?
– Hur kan man optimera patienten inför operationen?
– På vilket sätt ska man återskapa bukväggens anatomi?
– Har man kompetensen som behövs för att kunna genomföra ingreppet?
Man kan subsumera dessa frågor under ordet skräddarsydd kirurgi och med detta i åtanke gav Agneta ordet vidare till två erkända kompetenser inom området främre bukväggskirurgi: Bruce Ramshaw (Florida, USA) och Ulf Pettersson (SUS Malmö).
Såväl Bruce Ramshaw som Ulf Pettersson presenterade en stor del egna erfarenheter ur sin yrkeskarriär. Ramshaw visade mycket detaljerat hur han möter de olika utmaningarna och hur han bestämmer sig på vilket sätt han opererar. Antalet bilder och alla olika tekniker spränger ramen för ett kort referat. Vissa knep kände man igen, andra var helt nya. Publiken fick med sig både det ena och andra till sin kliniska vardag. Ett tips som vi ändå tycker är värt att nämna var att mäta CO2 i urinen vid misstanke om urinblåseskada vid endoskopisk bråckkirurgi. Smart!
Vill man kondensera Bruce Ramshaws föreläsning till det väsentliga får man börja med en viktig punkt: han erkände och visade inför publiken att han gjorde och gör fel och att det händer förr eller senare för alla.
Presenterat på ett humoristiskt och samtidigt seriöst sätt, vilket amerikanerna har drivit till mästerskap, ledde han oss genom ett collage av egna filmer av nätmigration, huderosion och tarmskador. Dessa fel leder dock i bästa fall till att man förbättrar och anpassar sin teknik. Ramshaw betonade särskilt att han använder sig inte av bara en teknik utan av ett brett spektrum av tekniker och material. Han opererar vissa bråck med laparoskopisk teknik men använder sig även gärna av olika öppna tekniker vid stora och komplexa främre bukväggsbråck. Här förklarades den mer komplicerade tekniken komponentseparation där man använder sig av rektusskidans komplexa anatomi: genom att dela ett eller flera av rektusskidans blad mobiliserar man linea alba medialt och kan på så sätt uppnå en spänningsfri rekonstruktion av främre bukväggen.
Oavsett hur han gör, satte Bruce Ramshaw samma punkter i fokus som de Agneta Montgomery hade inlett symposiet med:
– Ta med patienten på resan och lyssna på deras önskemål. Detta kan möjligtvis förändra hela operationsstrategin.
– Förklara för patienterna deras roll innan de kan opereras. Viktnedgång och rökstopp är essentiell!
– Se över vilka kompetenser som finns på kliniken och i teamet.
Ytterligare en viktig punkt betonades: man måste väga in kostnaderna. Ramshaw anser att man inte kan hålla på att spendera pengar på dyra produkter där vetenskapligt underlag för att de är överlägsna saknas. Ett tänkande som verkar ha genomsyrat den amerikanska läkarvardagen mycket mera än här i Sverige – än så länge.
Här fortsatte sedan Ulf Pettersson med att gå in i detalj på hur en skräddarsydd approach kan se ut på hans hemmaklinik. Han presenterade i en fallbeskrivning hur man kan gå till väga vid komplex bukväggskirurgi och hur man kan bilda ett team av kirurger, dietister, psykologer och andra kring ett komplicerat fall.
Professor Ulf Gunnarsson (NUS) visade att större bråck kan åtgärdas utan dyra eller mycket komplicerade tekniker. Hans presentation av onlaytekniken visade hur en välbeprövad metod kan leda till mycket goda resultat. Han ”luckrar upp” rektusskidan med ett stort antal små incisioner och lyckas på så sätt vinna några centimeter för att kunna adaptera medellinjen. Ett onlay nät kan sedan placeras utan spänning. Den här presenterade tekniken har dessutom en stor fördel: man behöver inte vara superspecialist inom bråckkirurgi för att utföra den och metoden kan vara en sorts livräddare om man hamnar i situationen att man måste stänga buken.

Komplexa bukväggsrekonstruktioner
För många bjöd ”komplexa bukväggsrekonstruktioner” på en äkta vetenskaplig höjdpunkt efter torsdagskvällens bankett som ju är veckans sociala höjdpunkt. Trots att klockan inte var mer än 08:15 var föreläsningssalen Studion proppfull efter en – för många – kort natt. Symposiet inleddes av Wilhelm Grafs föreläsning om bråckets etiologi och patofysiologi (se ovan).
Teknik vid åtgärd av större bråck
Komponentseparation innebär en liknande princip som de små incisioner som Ulf Gunnarsson utför vid sin onlay teknik. Det som Bruce Ramshaw hade nämnt under sin föreläsning detaljförklarades nu av Pär Myrelid (LIU). Intressant att lära sig hur många centimeter man kan vinna i medellinjen med denna operation:
• 2–4 cm upp mot xifoideus
• 4–8 cm i mitten
• 2–4 cm neråt mot symfysen
Man är inte tvungen att lösa komponenterna ifrån medellinjen utan kan utföra ingreppet genom små laterala incisioner eller helt endoskopiskt. Med de sistnämnda teknikerna skapar man betydligt mindre sårytor men ökar samtidigt operationens svårighetsgrad. Problemen man möter är dock inte få. Ingreppet är tekniskt utmanande och inte minst tidskrävande. Ofta är operationstiden redan lång efter att man har löst grundproblemet och sedan kvarstår hela bukväggsrekonstruktionen. Ofta är sedan ärrbildningen efter indexoperationen ett annat problem. Att hamna i rätt plan är väsentligt vid denna typ av ingrepp. Fram för allt upp mot xifoideus kan det vara rejält svårt att mobilisera. Man använder man sig därför av implantat som hjälpmedel. Här gav Pär Myrelid en överblick över de tillgängliga implantaten, indelat i syntetiska och biologiska nät. Erfarenheter från Linköping visar mycket goda resultat med implantation av biologiska nät vid bukväggsrekonstruktion och vid till exempel enterokutana fistlar. Man är väl medveten om svårigheter med och priset för de biologiska näten men Pär påpekade att det inte handlar om vardagskirurgi utan om ett mycket selekterat patientklientel med komplexa grundproblem. Eftersom användandet av biologiska nät är ett mycket omdiskuterat ämne ledde Linköpings erfarenheter till en livlig diskussion inom publiken och panelen vilken tyvärr fick avbrytas för att hålla tiden. Ulf Pettersson och Agneta Montgomery belyser därför frågan ytterligare i en kortare separat kommentar i detta nummer av Svensk Kirurgi.
Är defekten i bukväggen ännu större eller ännu mera komplex behövs ibland ett närmare samarbete mellan allmänkirurg och plastikkirurg. Hans Nettelblad (LIU) och Maria Mani (Akademiska sjukhuset) avslutade med en mycket bra sammanfattning av indikationer och tekniker för plastikkirurgisk lambå.
Komponentseparation kan i och för sig redan kallas för lambåteknik eftersom man mobiliserar mjukdelarna för att nå medellinjeadaption. Utöver detta finns lokala lambåer (så kallade vävnadsöar), stjälkade lambåer (till exempel tensor fascia lata eller anterior lateral thigh flap) och fria lambåer. Indikationer för lambåer kan vara:
• sammansatta bukväggsdefekter • kontaminerat operationsområde
• recidiv efter tidigare nätimplantation • strålbehandlat operationsområde
• kronisk inflammatorisk tarmsjukdom
Den stora fördelen med lambårekonstruktion är att man tillför frisk, vaskulariserad vävnad till ett skört, skadat och möjligtvis infekterat område.
Maria Mani avslutade sin föreläsning med en sammanfattning av den röda tråd som gått genom två fantastiska symposier. Skulle man parafrasera alla föreläsarnas presentationer skulle det kunna låta ungefär så här: kirurgi av komplexa bukväggsbråck är inget för ensamma hjältar. Teamet står i fokus och patienten måste vara en del av teamet. Det gäller att känna sina egna gränser och att förbereda sig mycket noga och gå utanför gränserna av den egna specialiteten. Hur ett samarbete mellan specialiteter kan fungera har visats exemplariskt under dessa två symposier. Stort tack till alla medverkande!

Fantastiska föreläsare på fredagens sympsoium, från vänster Maria Mani, Wilhelm Graf, Pär Myrelid och Hans Nettelblad.
Kommentar till symposiet om bukväggsrekonstruktion
På grund av tidsbrist vid symposiet om bukväggsrekonstruktion kom inte alla synpunkter fram. Ulf Pettersson och Agneta Montgomery har generöst erbjudit sig att utveckla sina tankar kring detta svåra ämne i detta nummer. Nedan följer en genomgång med vetenskapligt underlag för de principer för handläggning av stora bukväggsbråck, som följs i Malmö.

Ulf Petersson
ulf.a.petersson@telia.com
Malmö

Agneta Montgomery
agneta.montgomery@skane.se
Malmö
Under symposiet fick vi en övergripande och trevlig genomgång av de nät- och lambåtekniker som kan vara aktuella vid operation av mer komplexa ärrbråck och bukväggsdefekter. De komplexa fallen kan utgöras av ärrbråck med stora delar av bukinnehållet i bråcksäcken, bråck i kombination med tarmfistlar, recidivbråck efter tidigare nätplastiker med eller utan nätinfektion, eller bukväggsdefekter till följd av vävnadsförlust. Lambåplastiker är relativt nätplastiker sällan använda och nedanstående reflexioner relaterar till bukväggsrekonstruktioner med användande av olika typer av nät.
De riktigt komplicerade situationerna utgör dessbättre en bråkdel av de ärrbråck som behandlas, vilket också innebär att det är svårt att hitta en solid vetenskaplig grund för de ställningstaganden som krävs i planeReferat Kirurgveckan randet av operation av dessa patienter. Val av lämplig operationsteknik och rekonstruktionsmaterial är av största vikt för ett långvarigt bra resultat och för att minimera risken för kostsamma komplikationer. Kostnaderna för rekonstruktionsmaterialen behöver också tas med i bedömningen då tillgängliga näts pris varierar stort från några tusen kronor för moderna syntetiska nät till upp över 50 tusen kronor för motsvarande biologiska material.
Nätets placering i bukväggen
Operationstekniskt står valen idag mellan intraperitoneal-, retromuskulär/sublay-, respektive onlay-placering av näten. Den retromuskulära tekniken, som med hjälp av komponentseparation eller användande av bråcksäck ger en möjlighet att skilja näten från såväl bukhålan som subcutis, får idag bedömas vara förhärskande. Inlay-tekniken, där nät sys till bråckportskanterna, har numera knappast några förspråkare på grund av nätexponering mot bukhålan och höga recidivfrekvenser(1).
Överbryggande av defekten
En annan operationsteknisk fråga är huruvida man med hjälp av komponentseparation ska eftersträva fasciatill-fascia stängning av bråckporten eller om man kan nöja sig med att använda nätet för att överbrygga bråckdefekten (bridging-teknik) och därmed slippa komponentseparationen. De flesta resorberbara material har degraderats inom en tvåårsperiod. I lanseringen av de resorberbara näten poängteras nätets förmåga att stimulera till nybildning av patientens eget kollagen som teoretiskt skall ersätta det resorberade nätet och man slipper därmed kvarvarande främmande material. Det är idag inte säkerställt om förstärkning med resorberbara material i kombination med fasciatill-fascia stängning har samma hållbarhet som om icke-resorberbara material används. Det kroppsegna kollagen som ersätter de resorberbara näten (syntetiska eller biologiska) när dessa degraderar, verkar emellertid inte vara tillräckligt hållbart för att undvika buktning eller recidiv om en bridging-teknik har använts(2,3).
Infekterad miljö
Ytterligare att ta hänsyn till är de olika materialens förmåga att motstå infektion respektive möjlighet att behandla en infektion om den uppstår. Här har de biologiska materialen ansetts ha en fördel jämfört med de syntetiska, vilket har lett till rekommendationen att använda biologiska material i kontaminerade situationer(4). På senare år har flera retrospektiva genomgångars resultat2,5,6 påvisat otillfredsställande långtidsresultat för biologiska nät. Iacco rapporterade 2014 resultaten för 251 patienter som opererades för komplexa ärrbråck med två olika typer av biologiska nät2 . Drygt 80 procent av patienterna klassades som clean-contaminated, contaminated eller dirty och 70 procent var opererade med bridging-teknik. Man såg 40 procent tidiga komplikationer, 10 procent nätextirpationer och 40 procent recidiv efter två års uppföljning. Med bridging-teknik var recidivfrekvensen hela 50 procent, medan retromuskulär teknik med fascia-tillfascia stängning gav cirka 20 procent recidiv. Å andra sidan har det rapporterats uppmuntrande resultat för användande av moderna storporiga syntetnät i motsvarande situationer. Carbonell undersökte 100 patienter som klassades som cleancontaminated eller contaminated och som opererats med retromuskulärt anlagt storporigt polypropylennät(7). Man rapporterade 15 procent sårinfektioner, fyra procent nätextirpationer samt sju procent recidiv efter tio månaders uppföljning. I avsaknad av valida bevis för biologiska näts eventuella fördelar, börjar rimligheten i det utbredda användandet av dessa ifrågasättas.
Patienter med tarmfistel
En särskilt komplicerad grupp av patienter är de med tarmfistel i kombination med ärrbråck. Det vetenskapliga underlaget för behandlingsriktlinjer inskränker sig till retrospektiva fallserier. Krpata rapporterade 2013 resultat av fistelåtgärd och samtidig retromuskulär ärrbråcksplastik med icke kross-länkat biologiskt nät, där man slöt både bakre rektusfascian mot bukhålan och fascia-till-fascia framför nätet. Man redovisar 65 procent sårinfektioner, 10 procent refistulering och 32 procent ärrbråcksrecidiv efter 20 månaders uppföljning(8) . I en studie av Connolly från 2008 rapporterades hög frekvens refistuleringar och recidiv (42 procent) för de patienter som opererades med intraperitoneal placering av kross-länkat biologiskt nät som syddes inlay(9). Det går förstås inte att dra några konklusioner från enstaka rapporter och i avsaknad av bättre vetenskapligt underlag grundas vårt sätt att hantera dessa patienter i stor utsträckning på egna erfarenheter.
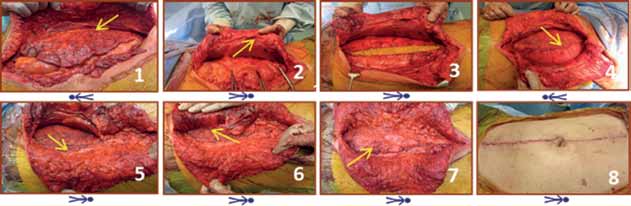
Bild 1.
1/ Incision av främre rektusfascian vä sida (pil) med sparad bråcksäck.
2/ Incision av bakre rektusfascian hö sida (pil) som lyfts i kvarvarande bråcksäck.
3/ Slutning mot bukhålan med område där bråcksäck använts är markerat.
4/ Nätet på plats retromuskulärt och suturerat mot bakre fascian (pil).
5/ Fascia-till-fascia stängning kranialt och vä sidas fascia suturerad till nätet kaudalt (pil).
6/ Främre fascian hö sida suturerad till nätet kaudalt (pil).
7/ Bråcksäck från hö sida sutureras till vä sidas fasciekant (pil) för att täcka nätet subcutant.
8/ Incisionen sluten intracutant.
Erfarenheter i Malmö
Vår enhet fungerar som ett referenscentrum för ett flertal kliniker i Sydsverige, vilket ger oss möjlighet att behandla många patienter med komplicerade ärrbråck. Bland dessa finns ett antal med samtidig fistelproblematik. Vid samtidig åtgärd av tarmfistel och ärrbråck tror vi att det, efter åtgärd av fisteln, är viktigt att åstadkomma en slutning av bakre fascian för att separera det retromuskulärt placerade nätet från bukhålan. Finns möjlighet att dessutom interponera oment mellan tarm och bukvägg gör vi detta. Om man i sin dissektion av det retromuskulära spatiet på ena sidan inciderar rektusfascian från framsidan och på den andra, efter öppnande av bråcksäcken, från baksidan, kan bråcksäck användas för två ändamål: dels för komplett slutning mot bukhålan och dels för total täckning av nätet mot subcutis om fasciatill-fascia slutning inte kan åstadkommas(10), se bild 1. Vi använder sedan flera år samma icke-resorberbara nät (storporigt polyvinyldifluorid-nät) vare sig vi stänger fascian eller behöver överbrygga bråckdefekten med nät och bråcksäck. Om operationsfältet är kontaminerat lägger vi av och till ett subcutant undertrycksförband, alternativt ett undertrycksförband över slutet sår med dränage ner i subcutis, för att minimera risken för infektion. Om en nätinfektion trots detta skulle inträffa förefaller undertrycksbehandling kunna rädda näst intill alla storporiga nät från extirpation(11). Vi har gjort samma erfarenheter i en genomgång av behandlingsresultaten för undertrycksbehandling av nätinfektion hos 54 patienter behandlade i Malmö mellan 2005 och 2012.
I avsaknad av säkert visade fördelar för de betydligt dyrare biologiska materialen har vi avstått från att använda dessa i vår verksamhet i Malmö.
Referenser
1. Eriksson A, Rosenberg J, Bisgaard T. Surgical treatment for giant incisional hernia: a qualitative systematic review. Hernia 2014; 18:31–38.
2. Iacco A, Adeyemo A, Thomas Riggs T, Janczyk R. Single institutional experience using biological mesh for abdominal wall reconstruction. Am J Surg 2014;208,480- 484.
3. Booth JH, Garvey PB, Baumann DP, Selber JC, Nguyen AT, Clemens MW, Liu J, Butler CE. Primary fascial closure with mesh reinforcement is superior to bridged mesh repair for abdominal wall reconstruction. J Am Coll Surg 2013;217: 999-1009.
4. Breuing K, Butler CE, Ferzoco S, Franz M, Hultman CS, Kilbridge JF, Rosen M, Silverman RP, Vargo D. Incisional ventral hernias: review of the literature and recommendations regarding the grading and technique of repair. Surgery 2010;148:544-558.
5. Liang MK, Berger RL, Li T, Nguyen MT, Hicks SC, Li LT, Leong M. Outcomes with porcine acellular dermal matrix versus synthetic mesh and suture in complicated open ventral hernia repair. Surgical Infections 2014;15:506-512.
6. Primus FE, Harris HW. A critical review of biologic mesh use in ventral hernia repairs under contaminated conditions. Hernia. 2013; 17: 21–30.
7. Carbonell AM, Criss CN, Cobb WS, Novitsky YW, Rosen MJ. Outcomes of synthetic mesh in contaminated ventral hernia repairs. J Am Coll Surg 2013;17:991-998.
8. Krpata DM, Stein SL, Eston M, Bridget Ermlich B, Blatnik JA, Novitsky YW, Rosen MJ. Outcomes of simultaneous large complex abdominal wall reconstruction and enterocutaneous fistula takedown. Am J Surg 2013;205:354-359.
9. Connolly PT, Teubner A, Lees NP, et al. Outcome of reconstructive surgery for intestinal fistula in the open abdomen. Ann Surg 2008; 247:440–4.
10. Malik A, Macdonald ADH, de Beaux AC, Tulloh BR . The peritoneal flap hernioplasty for repair of large ventral and incisional hernias. Hernia 2014;18:39–45.
11. Berrevoet F, Vanlander A, Sainz-Barriga M, Rogiers X, Troisi R. Infected large pore meshes may be salvaged by topical negative pressure therapy. Hernia 2013;17:67-73
